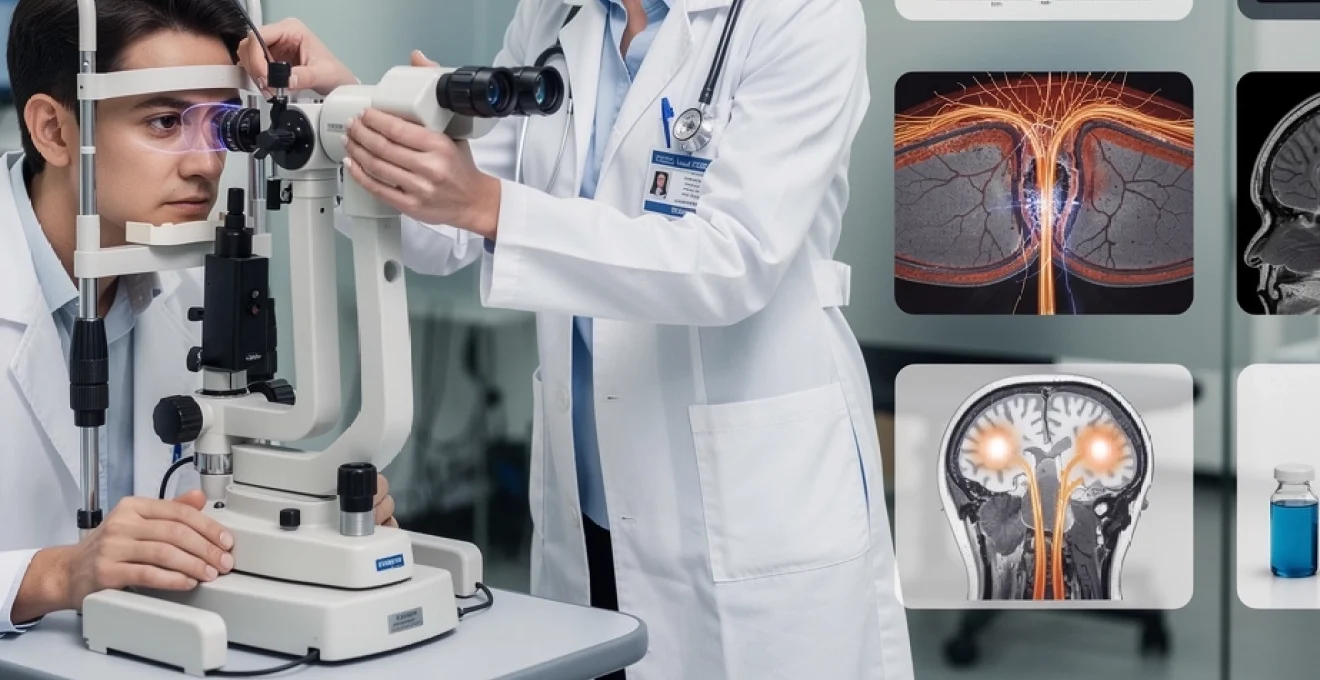
L’inflammation du nerf optique, également appelée névrite optique, représente une urgence ophtalmologique fréquente qui touche principalement les adultes jeunes entre 20 et 40 ans. Cette pathologie complexe peut être le premier signe révélateur de maladies neurologiques graves comme la sclérose en plaques, touchant jusqu’à 50% des patients atteints de cette maladie démyélinisante au cours de leur évolution. La détection précoce de cette inflammation constitue un enjeu majeur pour préserver la fonction visuelle et identifier d’éventuelles pathologies sous-jacentes. Les symptômes peuvent apparaître de manière brutale ou progressive, nécessitant une prise en charge spécialisée rapide pour optimiser les chances de récupération visuelle et limiter les séquelles permanentes.
Névrite optique : définition médicale et mécanismes physiopathologiques
La névrite optique correspond à une inflammation aiguë ou subaiguë du nerf optique, ce câble nerveux essentiel composé d’environ 1,2 million d’axones qui transmet les informations visuelles de la rétine vers le cortex occipital. Cette structure nerveuse complexe peut être affectée à différents niveaux : au niveau intra-oculaire avec la papillite, où l’inflammation touche la tête du nerf optique visible au fond d’œil, ou au niveau rétrobulbaire, forme la plus fréquente représentant près de deux tiers des cas, où l’inflammation se situe en arrière du globe oculaire.
Le processus physiopathologique de la névrite optique implique une destruction de la gaine de myéline qui entoure les fibres nerveuses, perturbant ainsi la transmission rapide des influx nerveux visuels. Cette démyélinisation peut être associée à une composante axonale, c’est-à-dire une atteinte directe des fibres nerveuses elles-mêmes, ce qui influence directement le pronostic de récupération visuelle. Les mécanismes auto-immuns jouent un rôle central dans cette pathologie, le système immunitaire attaquant par erreur les composants du nerf optique, particulièrement dans le contexte des maladies démyélinisantes.
La névrite optique peut survenir de manière isolée, appelée névrite optique idiopathique, ou s’intégrer dans le cadre de pathologies systémiques plus larges. La sclérose en plaques demeure la cause la plus fréquente, représentant environ 50% des cas chez l’adulte jeune. D’autres étiologies incluent la neuromyélite optique (maladie de Devic), les maladies associées aux anticorps anti-MOG (glycoprotéine de la myéline oligodendrocytaire), certaines infections comme la maladie de Lyme ou la syphilis, et diverses pathologies inflammatoires systémiques comme la sarcoïdose ou le lupus érythémateux systémique.
Symptômes visuels caractéristiques de l’inflammation du nerf optique
La reconnaissance des symptômes visuels constitue la première étape cruciale dans la détection d’une névrite optique. Ces manifestations cliniques présentent des caractéristiques spécifiques qui permettent d’orienter rapidement le diagnostic et de déclencher une prise en charge appropriée.
Baisse d’acuité visuelle unilatérale progressive ou brutale
La diminution de l’acuité visuelle représente le symptôme cardinal de la névrite optique, touchant généralement un seul œil dans 90% des cas. Cette baisse visuelle peut évoluer selon deux modalités temporelles distinctes : soit de manière brutale sur quelques he
ures, soit de façon progressive sur plusieurs jours. Dans les deux cas, la baisse de vision atteint le plus souvent son maximum en moins de 7 à 10 jours. Elle peut aller d’un simple flou visuel à une quasi-cécité avec absence de perception lumineuse. De nombreux patients décrivent la sensation d’un « voile gris » ou d’un filtre sombre devant l’œil atteint, malgré un œil qui paraît normal à l’examen externe.
Un élément important pour différencier la névrite optique d’autres causes de baisse visuelle est le caractère transitoire et potentiellement réversible de cette diminution de l’acuité. Dans la majorité des cas, une amélioration spontanée survient au bout de quelques semaines, surtout chez les sujets jeunes. Cependant, sans prise en charge adaptée, le risque de séquelles visuelles persistantes augmente, en particulier en cas de formes sévères ou de répétition des poussées inflammatoires.
Scotome central et altérations du champ visuel périphérique
Au-delà de la simple baisse d’acuité, l’inflammation du nerf optique s’accompagne fréquemment de troubles du champ visuel. Le plus typique est le scotome central, c’est-à-dire l’apparition d’une tache sombre, grise ou floue au centre de la vision, rendant difficile la lecture, la reconnaissance des visages ou le travail sur écran. Certaines personnes décrivent plutôt une zone délavée ou déformée, comme si les lettres disparaissaient par endroits.
Le champ visuel périphérique peut également être atteint, avec des zones d’ombre dans un quadrant (en haut, en bas, en nasal ou en temporal) ou une impression de vision « tronquée ». Dans certains cas, l’altération prend la forme d’un scotome centro-cæcal, reliant la tache aveugle physiologique (située en temporal) au centre de la vision. Ces anomalies ne sont pas toujours perçues précisément par le patient, mais elles sont mises en évidence de façon objective lors des examens de périmétrie automatisée.
Dyschromatopsie et déficit de perception des couleurs rouge-vert
Un signe souvent méconnu, mais très évocateur d’une névrite optique, est la dyschromatopsie, c’est-à-dire un trouble de la vision des couleurs. L’atteinte porte préférentiellement sur l’axe rouge-vert : le rouge paraît moins vif, plus terne, voire brunâtre. Certains patients remarquent par exemple qu’un feu rouge ou un objet rouge vif semble « délavé » par rapport à l’œil sain.
Ce déficit de perception des couleurs peut être disproportionné par rapport à la baisse d’acuité visuelle. Autrement dit, vous pouvez encore lire relativement bien, mais percevoir très mal les nuances colorées. Ce décalage est un argument fort en faveur d’une atteinte du nerf optique plutôt que d’une simple pathologie de la cornée ou du cristallin. Les tests de vision des couleurs (type Ishihara ou tests plus spécialisés) permettent d’objectiver cette dyschromatopsie et de la suivre dans le temps.
Photophobie et sensibilité accrue à la luminosité
La photophobie, c’est-à-dire une sensibilité excessive à la lumière, peut également être présente lors d’une inflammation du nerf optique, même si elle est moins spécifique que les autres symptômes. Certaines personnes décrivent un éblouissement inhabituel à la lumière du soleil, aux phares de voiture ou aux écrans lumineux, les obligeant à plisser les yeux ou à porter des lunettes de soleil en intérieur.
Cette hypersensibilité lumineuse n’est pas systématique et peut être confondue avec des symptômes d’uvéite ou de kératite, qui s’accompagnent souvent de rougeur oculaire. Dans la névrite optique, l’œil est le plus souvent blanc et non douloureux à la palpation, ce qui aide à orienter le diagnostic. Si vous avez l’impression que la lumière accentue vos troubles visuels ou vos douleurs rétro-oculaires, cela doit vous inciter à consulter rapidement.
Douleurs oculaires exacerbées par les mouvements du globe
La douleur rétro-oculaire est l’un des symptômes les plus caractéristiques de la névrite optique, retrouvée dans jusqu’à 90 % des cas. Elle est décrite comme une douleur sourde, parfois pulsatile, située derrière l’œil, pouvant irradier vers le front ou la tempe. Ce qui la rend très évocatrice, c’est qu’elle est nettement aggravée par les mouvements du globe oculaire : regarder à droite, à gauche, en haut ou en bas intensifie la douleur.
Cette douleur est généralement modérée, mais peut être gênante au quotidien, en particulier lors de la conduite, du travail sur écran ou de la lecture prolongée. Elle précède parfois la baisse de vision de quelques heures ou quelques jours, servant alors de signal d’alarme. Dès lors que vous associez douleur à la mobilisation de l’œil et altération visuelle d’un seul côté, il est prudent de consulter en urgence un ophtalmologiste, car il s’agit d’un tableau typique d’inflammation du nerf optique.
Examens ophtalmologiques spécialisés pour le diagnostic différentiel
Une fois les symptômes identifiés, la confirmation d’une inflammation du nerf optique repose sur un examen ophtalmologique complet. L’enjeu est double : documenter objectivement l’atteinte du nerf optique et éliminer d’autres pathologies oculaires ou neurologiques pouvant mimer une névrite optique, comme un glaucome aigu, une neuropathie ischémique ou une lésion compressive du nerf.
Plusieurs examens spécialisés, réalisés par l’ophtalmologiste, permettent de cartographier précisément la fonction visuelle et d’analyser les structures anatomiques du nerf optique et de la rétine. Ils constituent la base du diagnostic différentiel entre les différentes causes de neuropathies optiques et guident l’orientation vers un neurologue si nécessaire.
Fond d’œil et analyse papillaire par ophtalmoscopie directe
Le fond d’œil est l’examen de référence pour visualiser directement la tête du nerf optique, appelée papille optique. Réalisé à l’aide d’un ophtalmoscope ou d’une lampe à fente avec lentille, il permet d’évaluer l’aspect de la papille, des vaisseaux rétiniens et de la rétine périphérique. Dans les formes dites de papillite, on observe un œdème papillaire, une hyperhémie (rougeur) et parfois des hémorragies péripapillaires.
À l’inverse, dans la névrite optique rétrobulbaire, la papille peut apparaître parfaitement normale au début, ce qui explique l’adage classique : « le patient voit mal, mais l’ophtalmologiste ne voit rien ». C’est alors l’association des symptômes, des tests fonctionnels (champ visuel, vision des couleurs) et des examens d’imagerie qui permet de poser le diagnostic. À distance de l’épisode, on peut retrouver une pâleur papillaire témoignant d’une atrophie du nerf optique.
Tomographie par cohérence optique (OCT) de la papille et de la macula
La tomographie par cohérence optique (OCT) est un examen non invasif qui utilise un faisceau lumineux pour obtenir des coupes très fines des structures de la rétine et de la papille optique. Dans le contexte d’une inflammation du nerf optique, l’OCT permet de mesurer l’épaisseur de la couche de fibres nerveuses rétiniennes (RNFL) et des couches ganglionnaires, directement impliquées dans la conduction de l’information visuelle.
Au stade aigu, l’OCT peut montrer un léger épaississement ou un œdème des fibres autour de la papille. À moyen et long terme, on observe souvent un amincissement significatif de la couche de fibres, signe d’une perte axonale. Cette mesure objective est précieuse pour suivre l’évolution de la neuropathie optique inflammatoire, comparer l’œil atteint à l’œil sain et évaluer le risque de séquelles. L’OCT de la macula, quant à lui, permet de s’assurer qu’il n’existe pas de pathologie maculaire associée pouvant expliquer la baisse de vision.
Campimétrie automatisée humphrey et périmétrie de goldman
La campimétrie automatisée (type Humphrey) et la périmétrie de Goldman sont des examens essentiels pour analyser de façon fine le champ visuel. Ils permettent de cartographier les zones de vision conservée, réduit ou absente, et de détecter des scotomes centraux, paracentraux ou altitudinaux. Dans la névrite optique, le profil le plus fréquent est un scotome central ou centro-cæcal, mais toutes les configurations restent possibles.
Ces examens sont non seulement utiles pour confirmer la suspicion de névrite optique, mais aussi pour différencier une neuropathie optique inflammatoire d’une neuropathie ischémique ou compressive, qui présentent des patterns d’atteinte différents. Répéter la campimétrie à distance de l’épisode permet de suivre la récupération visuelle et de détecter d’éventuelles récidives ou aggravations silencieuses.
Angiographie à la fluorescéine et évaluation de la perfusion rétinienne
L’angiographie à la fluorescéine consiste à injecter un colorant fluorescent dans une veine du bras, puis à prendre des clichés séquentiels du fond d’œil. Cet examen permet d’évaluer la vascularisation de la rétine et de la papille optique. Dans la névrite optique pure, l’angiographie peut être quasi normale ou montrer seulement un léger hyperfluorescence papillaire, traduisant une inflammation locale.
En revanche, en cas de neuropathie optique ischémique antérieure, on observe classiquement des anomalies marquées de perfusion, avec retard de remplissage des artères ciliaires postérieures et zones d’hypofluorescence. L’angiographie contribue donc largement au diagnostic différentiel entre une atteinte inflammatoire et une atteinte vasculaire du nerf optique, ce qui est déterminant pour adapter la prise en charge et l’urgence thérapeutique.
Explorations paracliniques et imagerie médicale avancée
Dès que la suspicion d’inflammation du nerf optique est confirmée sur le plan ophtalmologique, il est indispensable de rechercher une cause sous-jacente, en particulier une maladie démyélinisante comme la sclérose en plaques, la neuromyélite optique ou une pathologie associée aux anticorps anti-MOG. C’est là qu’interviennent les explorations paracliniques et l’imagerie médicale avancée, coordonnées le plus souvent par un neurologue spécialisé.
Ces examens complémentaires ne servent pas seulement à affiner le diagnostic ; ils permettent aussi d’évaluer votre risque de récidive, d’orienter la stratégie thérapeutique (mise en route d’un traitement de fond immunomodulateur, par exemple) et d’anticiper le suivi à long terme. Plus le bilan est complet et réalisé précocement, plus la prise en charge peut être personnalisée.
IRM cérébrale avec séquences FLAIR et gadolinium pour détecter les lésions démyélinisantes
L’IRM cérébrale et orbitaire est l’examen clé dans le bilan d’une névrite optique. Réalisée avec des séquences pondérées T2, FLAIR et après injection de gadolinium, elle permet de visualiser à la fois le nerf optique et l’ensemble du système nerveux central. En cas d’inflammation, le nerf optique apparaît épaissi, hyperintense en T2/FLAIR et prend le contraste après gadolinium, signe d’activité inflammatoire.
Mais l’intérêt majeur de l’IRM est de rechercher des plaques de démyélinisation disséminées dans le cerveau ou la moelle épinière, évocatrices d’une sclérose en plaques ou d’une neuromyélite optique. La présence de lésions typiques augmente significativement le risque de développer une sclérose en plaques dans les années suivant l’épisode de névrite optique, parfois jusqu’à 50 % à 15 ans selon les grandes études. À l’inverse, une IRM strictement normale est plutôt rassurante, même si elle n’exclut pas complètement une pathologie sous-jacente.
Potentiels évoqués visuels (PEV) et mesure de la conduction nerveuse
Les potentiels évoqués visuels (PEV) sont des enregistrements électriques réalisés au niveau du cuir chevelu après stimulation lumineuse ou visuelle (généralement un damier contrasté en mouvement) de chaque œil séparément. Ils mesurent le temps de conduction de l’influx nerveux entre la rétine et le cortex occipital. En cas de névrite optique, on observe classiquement un allongement de la latence du principal pic de réponse (onde P100), témoignant d’une démyélinisation.
Les PEV sont particulièrement utiles quand le diagnostic est incertain, par exemple devant des plaintes visuelles discrètes ou fluctuantes, ou quand l’examen clinique est difficile. Ils permettent également de mettre en évidence des atteintes infracliniques, c’est-à-dire des anomalies de conduction dans un œil qui ne présente pas encore de symptômes. Intégrés au bilan global, ils contribuent à la caractérisation d’une maladie démyélinisante diffuse.
Ponction lombaire et analyse du liquide céphalorachidien
La ponction lombaire consiste à prélever une petite quantité de liquide céphalorachidien (LCR) au niveau lombaire, sous anesthésie locale. L’analyse de ce liquide permet de rechercher des marqueurs d’inflammation du système nerveux central. Dans le cadre d’une suspicion de sclérose en plaques, on recherche en particulier la présence de bandes oligoclonales en immunofixation, signe d’une synthèse intrathécale d’immunoglobulines.
La ponction lombaire peut également orienter vers d’autres diagnostics : infections neuro-méningées, maladies auto-immunes systémiques, neurosarcoïdose, etc. Bien que cet examen soit parfois redouté, il est généralement bien toléré et apporte des informations précieuses pour affiner le pronostic et décider d’un traitement de fond. Il est surtout indiqué lorsque l’IRM montre des anomalies atypiques ou en cas de doute diagnostique persistant.
Bilan biologique inflammatoire avec CRP, VS et anticorps spécifiques
Un bilan sanguin complet fait partie intégrante de l’exploration d’une inflammation du nerf optique. Il inclut des marqueurs non spécifiques de l’inflammation, comme la vitesse de sédimentation (VS) et la CRP, utiles notamment pour dépister une artérite à cellules géantes chez le sujet âgé, ou une infection systémique. Des sérologies ciblées peuvent être demandées en fonction du contexte : maladie de Lyme, syphilis, VIH, tuberculose, rougeole, oreillons, herpès, etc.
Selon la suspicion clinique, le neurologue ou l’interniste peut également prescrire la recherche d’anticorps spécifiques : anticorps anti-AQP4 (neuromyélite optique), anti-MOG, anticorps antinucléaires (lupus), ANCA (vascularites), ou encore bilan de sarcoïdose. Ce bilan étiologique est fondamental pour distinguer une névrite optique isolée d’une neuropathie optique inflammatoire liée à une maladie systémique, ce qui modifiera profondément la stratégie thérapeutique et le suivi.
Diagnostic différentiel avec les neuropathies optiques ischémiques
Toutes les baisses visuelles aiguës d’origine optique ne sont pas dues à une inflammation. Chez les patients de plus de 50–60 ans, en particulier en présence de facteurs de risque cardiovasculaire (hypertension, diabète, tabac, apnée du sommeil), il est crucial de distinguer une névrite optique d’une neuropathie optique ischémique antérieure aiguë (NOIAA). Dans cette dernière, le mécanisme n’est plus inflammatoire mais vasculaire, lié à une ischémie brutale de la tête du nerf optique.
Cliniquement, la NOIAA se manifeste souvent par une baisse de vision unilatérale, brutale et indolore, fréquemment découverte au réveil. Le fond d’œil montre un œdème papillaire typique, parfois associé à des hémorragies en flammèche, et le champ visuel présente souvent une amputation dite altitudinale (perte du champ supérieur ou inférieur). À l’inverse, la névrite optique touche plus souvent l’adulte jeune, s’accompagne de douleurs à la mobilisation de l’œil et d’une dyschromatopsie marquée.
Une attention particulière doit être portée aux formes artéritiques de NOIAA, liées à l’artérite à cellules géantes (maladie de Horton). Celles-ci associent baisse visuelle aiguë, VS et CRP très élevées, céphalées temporales, douleurs des mâchoires à la mastication (claudication), parfois fièvre ou amaigrissement. Il s’agit d’une urgence absolue : sans corticothérapie immédiate à fortes doses, le risque d’atteinte de l’autre œil en quelques jours est très élevé. L’angiographie à la fluorescéine, le bilan inflammatoire et, si besoin, la biopsie de l’artère temporale permettent de confirmer le diagnostic.
Prise en charge thérapeutique et corticothérapie intraveineuse
Face à une inflammation du nerf optique, la stratégie de prise en charge vise deux objectifs : traiter la poussée aiguë pour limiter la perte visuelle et prévenir les récidives en ciblant la maladie sous-jacente lorsqu’elle est identifiée. Le traitement doit être initié rapidement, idéalement dans les tout premiers jours suivant le début des symptômes, car le délai d’intervention influence le pronostic visuel.
Dans la majorité des névrites optiques d’allure démyélinisante, le traitement de première intention repose sur une corticothérapie intraveineuse à forte dose. Parallèlement, un travail étroit entre ophtalmologiste, neurologue et parfois interniste est mis en place pour adapter la thérapeutique au terrain, aux comorbidités et aux résultats du bilan étiologique.
Le protocole le plus couramment utilisé associe des bolus de méthylprednisolone (en général 500 à 1 000 mg/jour) administrés sur 3 à 5 jours, suivis d’une relais par corticoïdes oraux à dose dégressive sur plusieurs semaines. Ces bolus intraveineux permettent de réduire rapidement l’inflammation et de raccourcir la durée de la poussée, avec une récupération visuelle plus rapide dans la majorité des cas. Ils n’améliorent cependant pas toujours le pronostic visuel final, d’où l’importance d’agir précocement.
En cas de réponse insuffisante ou de forme sévère avec perte visuelle profonde, des traitements de seconde ligne peuvent être envisagés, comme la plasmaphérèse (échanges plasmatiques), qui vise à éliminer du sang les anticorps pathogènes impliqués dans la réaction auto-immune. Dans certaines pathologies spécifiques (neuromyélite optique, atteintes anti-MOG), des thérapies immunosuppressives ou biothérapies ciblées (rituximab, inhibiteurs du complément, etc.) sont discutées au cas par cas par les équipes spécialisées.
Au-delà de la phase aiguë, la question d’un traitement de fond se pose dès lors qu’une maladie démyélinisante ou auto-immune est confirmée. Dans la sclérose en plaques, par exemple, l’instauration précoce d’un traitement immunomodulateur après un premier épisode de névrite optique réduit le risque de survenue d’autres poussées neurologiques. Des mesures complémentaires sont également importantes : correction des carences (vitamines B, D), sevrage tabagique, contrôle strict des facteurs de risque cardiovasculaire, et mise en place d’une rééducation visuelle si nécessaire pour optimiser l’adaptation fonctionnelle.
Enfin, la prise en charge ne se limite pas aux traitements médicamenteux. Un suivi régulier, des explications claires sur la maladie, la reconnaissance des signaux d’alerte (réapparition d’une douleur rétro-oculaire, nouvelle baisse de vision, troubles neurologiques associés) et un accompagnement psychologique si besoin permettent de mieux vivre avec cette pathologie. En cas de doute ou de situation complexe, n’hésitez pas à solliciter un deuxième avis spécialisé, afin de confirmer le diagnostic, discuter des options thérapeutiques et construire un projet de soins sur le long terme.