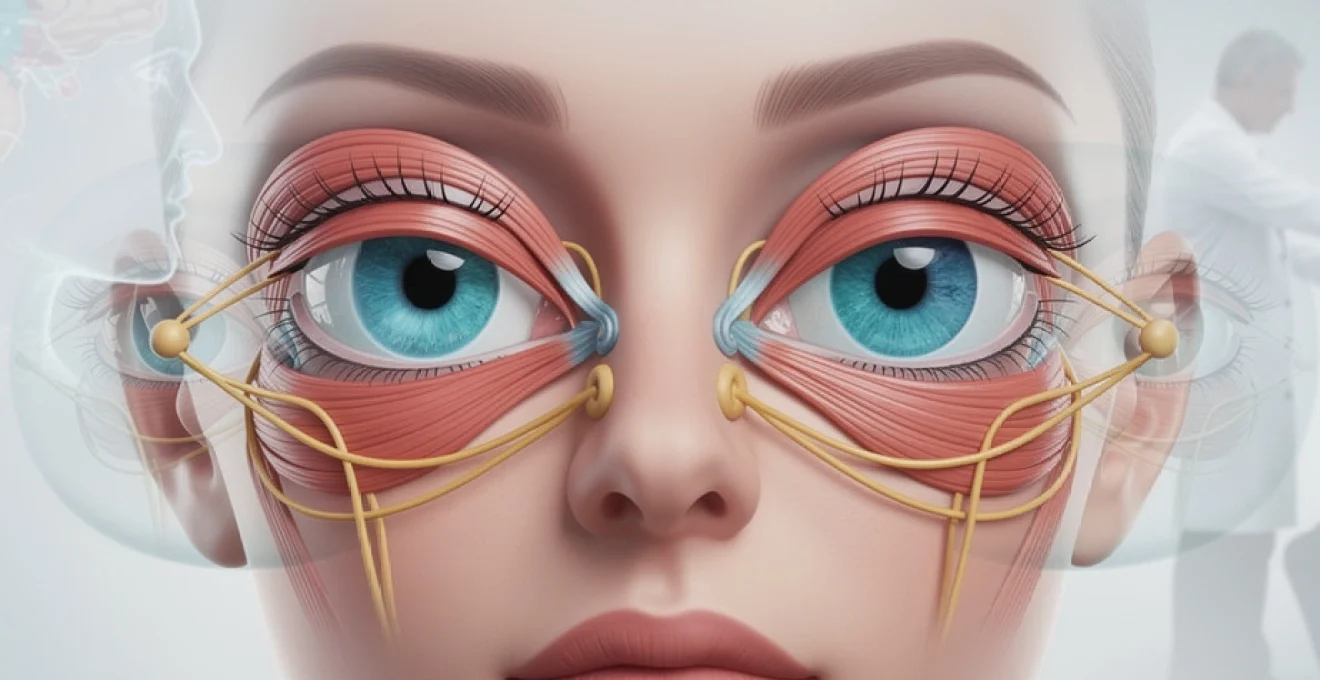
Les mouvements oculaires représentent l’un des systèmes neuromoteurs les plus complexes et précis de l’organisme humain. Chaque jour, vos yeux effectuent des milliers de mouvements coordonnés avec une précision remarquable, permettant d’explorer l’environnement visuel, de suivre des objets en mouvement et de maintenir une vision stable. Cette prouesse biomécanique repose sur un système sophistiqué de six muscles extraoculaires par œil, innervés par trois nerfs crâniens distincts et contrôlés par des circuits neurologiques complexes.
La motricité oculaire ne se limite pas à de simples contractions musculaires isolées. Elle implique une orchestration neurologique remarquable qui intègre des informations sensorielles multiples, des réflexes automatiques et des commandes volontaires. Cette coordination permet non seulement des mouvements précis mais aussi le maintien de la vision binoculaire et l’adaptation aux changements posturaux.
Anatomie des muscles oculomoteurs : structure et innervation des six muscles extraoculaires
L’appareil oculomoteur extrinsèque comprend six muscles striés pour chaque œil, disposés selon une architecture géométrique parfaitement organisée. Ces muscles forment un système de poulies biologiques qui permet des rotations oculaires dans les trois plans de l’espace avec une amplitude pouvant atteindre 50 degrés dans certaines directions. L’organisation anatomique de ces muscles suit des principes biomécaniques précis qui optimisent l’efficacité des mouvements tout en minimisant la consommation énergétique.
Muscles droits : droit médial, latéral, supérieur et inférieur
Les quatre muscles droits constituent le système moteur principal des mouvements oculaires cardinaux. Le muscle droit médial assure l’adduction oculaire, rapprochant l’œil vers la ligne médiane avec une force maximale de contraction d’environ 7,5 grammes-force. Sa position anatomique lui confère également un rôle secondaire dans les mouvements verticaux mineurs. Le muscle droit latéral, antagoniste du précédent, produit l’abduction en éloignant l’œil de la ligne médiane.
Les muscles droits supérieur et inférieur gouvernent respectivement l’élévation et l’abaissement du regard. Leur action n’est cependant pas purement verticale en raison de l’orientation anatomique de l’orbite. Le muscle droit supérieur produit une élévation associée à une légère adduction et intorsion, tandis que le droit inférieur combine abaissement, adduction et extorsion. Cette complexité d’action explique la nécessité d’une coordination précise entre tous les muscles pour obtenir des mouvements oculaires purs.
Muscles obliques : grand oblique et petit oblique
Le système des muscles obliques apporte une dimension torsionnelle essentielle à la motricité oculaire. Le grand oblique (ou oblique supérieur) présente une anatomie unique avec son trajet via la trochlée, une poulie fibreuse située dans l’angle supéro-interne de l’orbite. Cette disposition lui permet d’exercer une action complexe combinant abaissement, abduction et intorsion. Son rôle est particulièrement crucial dans les mouvements de regard vers le bas et l’extérieur.
Le petit oblique (ou oblique inférieur) complète le système torsionnel en produisant élévation, abduction et extorsion. Sa contraction est maximale lors du regard en haut et en dehors. Les muscles obliques jouent un rôle fondamental dans la stabilisation de l’image
des globes oculaires lors des mouvements complexes de la tête et du corps. Sans eux, l’image se déformerait à chaque inclinaison du crâne, un peu comme si l’horizon se mettait à pencher dès que vous tournez légèrement la tête. Les muscles obliques compensent en permanence ces variations, ce qui permet de garder une ligne de regard stable, indispensable pour la lecture, la marche ou la pratique sportive.
Innervation par les nerfs crâniens III, IV et VI
Les six muscles oculomoteurs sont commandés par trois nerfs crâniens, véritables “câbles” de transmission des ordres moteurs. Le nerf oculomoteur commun (III) est le plus impliqué : il innerve le droit médial, le droit supérieur, le droit inférieur et l’oblique inférieur, ainsi que le releveur de la paupière supérieure et une partie des muscles intraoculaires. Le nerf trochléaire (IV) se consacre exclusivement au muscle oblique supérieur, tandis que le nerf abducens (VI) contrôle le muscle droit latéral responsable de l’abduction.
Cette répartition permet une redondance fonctionnelle limitée mais très précise. Une atteinte du nerf III se traduit souvent par un “œil en bas et en dehors”, associé à une chute de la paupière (ptosis) et parfois à une dilatation pupillaire. À l’inverse, une paralysie du nerf VI empêche l’œil de s’écarter vers l’extérieur, provoquant une diplopie horizontale majorée en regard latéral. Comprendre cette innervation des muscles oculaires aide à localiser l’origine des troubles de la motricité oculaire en pratique clinique.
Insertion et origine musculaire sur l’anneau de zinn
Cinq des six muscles extraoculaires prennent naissance dans une structure fibreuse commune située au fond de l’orbite : l’anneau tendineux de Zinn. Les quatre muscles droits et le muscle oblique supérieur s’y insèrent, entourant le canal optique par lequel passe le nerf optique. À partir de cet anneau, ils se dirigent vers l’avant pour se fixer sur la sclère, à quelques millimètres du limbe cornéen, formant un véritable cône musculaire postérieur.
Le muscle oblique inférieur fait figure d’exception : il naît du rebord antéro-inférieur de l’orbite, sur le maxillaire, puis contourne le globe pour se terminer sur la face postéro-latérale de la sclère. Cette géométrie particulière, combinée à la trochlée de l’oblique supérieur, crée un système de poulies qui oriente la direction de traction des muscles. Comme dans un mécanisme de câbles et de poulies d’ascenseur, la position des points d’insertion et de réflexion modifie profondément l’axe et le couple de rotation obtenus pour un même effort musculaire.
Mécanismes neurophysiologiques de la motricité oculaire conjuguée
Pour que les deux yeux bougent ensemble comme un seul “capteur binoculaire”, le système nerveux central doit assurer une synchronisation millimétrée de la contraction et du relâchement des muscles oculaires. Cette motricité oculaire conjuguée repose sur des lois neurophysiologiques bien établies et sur l’intégration de signaux provenant du tronc cérébral, du cervelet, du système vestibulaire et du cortex cérébral. Vous pouvez tourner la tête, courir, lire ou fixer un écran : à chaque instant, ces centres ajustent les ordres envoyés aux moteurs oculaires pour maintenir une image nette et unique.
Loi de sherrington et coordination binoculaire
La loi de Sherrington (loi de l’innervation réciproque) stipule qu’un muscle agoniste et son antagoniste ne peuvent pas être pleinement contractés en même temps : lorsque l’un se contracte, l’autre se relâche. Appliquée aux muscles oculaires, cette loi permet par exemple l’adduction fluide de l’œil : le droit médial se contracte pendant que le droit latéral se relâche. Cette alternance fine évite les tremblements et assure un déplacement régulier du globe, même pour des mouvements rapides comme les saccades.
À l’échelle binoculaire, la coordination est encore plus sophistiquée. Les deux yeux doivent viser la même cible pour maintenir une vision simple et une bonne perception de la profondeur. Les lois de Hering complètent ainsi celles de Sherrington en décrivant une innervation égale et simultanée des muscles conjugués des deux yeux (par exemple, les deux droits latéraux lors d’un regard vers la droite). Cette organisation explique pourquoi un déséquilibre de force ou d’innervation d’un seul muscle oculaire peut entraîner un strabisme et une diplopie.
Centres de contrôle du tronc cérébral : noyaux oculomoteurs
Les mouvements oculaires sont générés à partir de noyaux moteurs situés dans le tronc cérébral, au niveau du mésencéphale et du pont. Le noyau du nerf oculomoteur (III) et le noyau du nerf trochléaire (IV) se trouvent dans le mésencéphale, tandis que le noyau du nerf abducens (VI) siège dans le pont. Ces noyaux reçoivent des commandes des centres supranucléaires et les traduisent en signaux moteurs précis envoyés vers les muscles oculaires, en respectant la direction, l’amplitude et la vitesse du mouvement souhaité.
Entre ces noyaux existent des connexions croisées, en particulier via le faisceau longitudinal médian (FLM), qui assure la synchronisation des deux côtés. Par exemple, lors d’un regard horizontal vers la droite, le noyau de l’abducens droit active le droit latéral droit tout en stimulant, via le FLM, le noyau oculomoteur controlatéral pour recruter le droit médial gauche. Un déficit du FLM, comme dans certaines maladies démyélinisantes, provoque des troubles typiques du regard conjugué (ophtalmoplégie internucléaire) avec incapacité d’adduction d’un œil et nystagmus de l’autre.
Intégration vestibulo-oculaire et réflexes compensatoires
Le réflexe vestibulo-oculaire (RVO) est l’un des mécanismes les plus remarquables de la motricité oculaire. Il permet de stabiliser l’image sur la rétine lorsqu’on bouge la tête, en générant automatiquement un mouvement des yeux de même amplitude mais de sens opposé. Les signaux proviennent des canaux semi-circulaires et des otolithes de l’oreille interne, sont relayés par les noyaux vestibulaires, puis transmis aux noyaux oculomoteurs via des voies spécifiques. Ce réflexe agit en quelques millisecondes, bien plus rapidement que les commandes volontaires corticales.
Un autre mécanisme, le réflexe optocinétique, complète le RVO pour les mouvements plus lents et prolongés. Lorsqu’un décor visuel se déplace devant vous (par exemple, depuis la fenêtre d’un train), les informations issues de la rétine déclenchent des mouvements de poursuite suivis de saccades de recentrage, créant un nystagmus physiologique. L’intégration vestibulo-oculaire garantit ainsi une vision stable malgré les secousses, trébuchements ou rotations rapides, ce qui est crucial non seulement au quotidien mais aussi pour la performance sportive et la prévention des chutes.
Contrôle cortical des saccades et mouvements de poursuite
Au-delà des réflexes du tronc cérébral, le cortex cérébral joue un rôle clé dans le contrôle volontaire des mouvements oculaires. Les aires oculaires frontales (FEF) sont impliquées dans le déclenchement des saccades volontaires, notamment pour explorer rapidement l’environnement ou changer de point de fixation. Les régions pariétales postérieures interviennent dans l’orientation attentionnelle et la sélection des cibles visuelles pertinentes. Enfin, le cortex temporo-pariétal contribue aux mouvements de poursuite lisse, permettant de suivre un objet qui se déplace de façon fluide.
Le cervelet ajuste en permanence la précision, la vitesse et l’amplitude des saccades et des poursuites. Il corrige les erreurs de trajectoire, comme un “régleur de tir” qui affine la visée au fil des essais. Des études en neurosciences montrent que l’entraînement oculomoteur peut moduler ces circuits corticaux et cérébelleux, améliorant la dynamique des mouvements des yeux. C’est ce qui explique, par exemple, pourquoi certains sportifs d’élite présentent une meilleure acuité visuelle dynamique et des temps de réaction plus courts que la population générale.
Types de mouvements oculaires et leurs substrats anatomiques
Les mouvements oculaires ne sont pas tous de même nature ni de même finalité. On distingue traditionnellement les saccades, les poursuites lisses, les mouvements de vergence et les mouvements de fixation, auxquels s’ajoutent les réflexes vestibulo-oculaires et optocinétiques. Chaque type de mouvement implique des combinaisons spécifiques de muscles oculaires et de circuits nerveux. Comprendre ces différents modes d’action aide à mieux interpréter les symptômes lorsque quelque chose ne fonctionne plus correctement.
Les saccades sont des mouvements rapides et discontinus qui repositionnent le regard d’une cible à une autre en quelques dizaines de millisecondes. Elles mobilisent de manière coordonnée les muscles droits et obliques, selon la direction choisie, sous le contrôle des centres du tronc cérébral (formation réticulée paramédiane pontique et mésencéphalique) et des aires frontales. Les poursuites lisses, au contraire, sont des mouvements plus lents et continus, qui permettent de suivre un objet en mouvement ; elles nécessitent une intégration fine entre cortex visuel, cortex pariétal, cervelet et noyaux oculomoteurs.
Les mouvements de vergence (convergence et divergence) sont particuliers car les deux yeux ne bougent pas dans le même sens. Lorsqu’un objet se rapproche, les droits médiaux se contractent simultanément pour amener les deux yeux vers l’intérieur, tandis que les droits latéraux se relâchent. Ce mécanisme, associé à l’accommodation du cristallin, permet de maintenir une image nette et unique de près. Inversement, lors de la vision de loin, les yeux divergent légèrement et l’accommodation se relâche. Les circuits de vergence impliquent des structures spécifiques du mésencéphale (aire de la vergence) et interagissent avec les centres de l’accommodation et de la constriction pupillaire.
La fixation désigne la capacité à maintenir le regard stable sur un point précis. Elle peut sembler “passive”, mais elle résulte en réalité d’un subtil équilibre musculaire et de micro-mouvements oculaires permanents (micro-saccades, drifts, tremors) qui évitent l’adaptation rétinienne et maintiennent la perception de l’image. Les muscles oculaires, en particulier les droits, ajustent en permanence leur tonus sous la supervision des noyaux oculomoteurs et du cervelet. Des troubles de la fixation, comme le nystagmus pathologique, témoignent souvent d’une désorganisation de ces circuits.
Pathologies de la motricité oculaire : strabisme et paralysies oculomotrices
Lorsque les muscles oculaires ou leurs voies nerveuses sont atteints, la précision des mouvements oculaires se dégrade et la vision binoculaire peut être compromise. Les principales pathologies de la motricité oculaire incluent le strabisme (déviation permanente ou intermittente d’un œil) et les paralysies oculomotrices (atteinte partielle ou complète d’un ou plusieurs muscles). Ces troubles se traduisent fréquemment par une vision double (diplopie), une fatigue visuelle importante et parfois des adaptations posturales anormales (tête penchée, rotation du cou pour compenser).
Le strabisme peut être congénital ou acquis, et résulte d’un déséquilibre entre les forces musculaires ou d’un défaut de contrôle central du regard. Chez l’enfant, le cerveau a tendance à supprimer l’image de l’œil dévié pour éviter la diplopie, ce qui peut conduire à une amblyopie (“œil paresseux”) si le problème n’est pas pris en charge suffisamment tôt. Chez l’adulte, au contraire, la diplopie est souvent au premier plan car le système visuel est déjà mature. Les causes sont variées : anomalies anatomiques des muscles oculaires, hypermétropie importante non corrigée, troubles neurologiques, séquelles traumatiques, etc.
Les paralysies oculomotrices touchent un nerf crânien (III, IV ou VI) ou le muscle lui-même. Une paralysie du nerf VI entraîne par exemple une impossibilité d’abduction de l’œil du côté atteint, responsable d’une diplopie horizontale augmentée en regard latéral. Une atteinte du nerf IV perturbe l’action de l’oblique supérieur et provoque souvent une diplopie verticale ou oblique, majorée en regard vers le bas et en dedans, avec une tendance à incliner la tête pour compenser. Les paralysies du nerf III sont plus complexes, associant souvent ptosis, déviation du globe en bas et en dehors, et troubles pupillaires.
Sur le plan fonctionnel, certaines pathologies comme l’insuffisance de convergence se situent à la frontière entre trouble musculaire et trouble de commande. La personne a du mal à tourner les yeux vers l’intérieur lors de la lecture ou du travail de près, ce qui entraîne fatigue, flou, maux de tête et parfois vision double en fin de journée. Des exercices orthoptiques de convergence, réalisés sous supervision spécialisée, permettent souvent de renforcer le contrôle neuromusculaire et d’améliorer la tolérance à l’effort visuel de près. Dans d’autres cas, des prismes ou une chirurgie des muscles oculaires peuvent être proposés pour rééquilibrer la position des globes.
Exploration clinique des muscles oculomoteurs par l’examen orthoptique
L’examen clinique des muscles oculaires repose sur une approche structurée, le plus souvent réalisée en collaboration entre l’ophtalmologiste et l’orthoptiste. L’objectif est de mesurer la qualité des mouvements oculaires, la symétrie des axes visuels et la capacité de fusion binoculaire. Vous avez déjà eu l’impression que votre œil “tire” en fin de lecture ou que les lignes se dédoublent sur l’écran ? Ce sont typiquement les situations qui justifient une évaluation orthoptique complète pour analyser le fonctionnement des muscles oculomoteurs.
La première étape consiste en l’interrogatoire : type de gêne (flou, diplopie, fatigue), circonstances d’apparition (de près, de loin, en fin de journée), antécédents (strabisme, traumatisme crânien, pathologie neurologique). Viennent ensuite les tests de motricité oculaire : poursuite d’une cible dans les différentes directions du regard, observation de la symétrie des mouvements, recherche d’axes anormaux ou de limitations. Les tests de couverture (cover-test) permettent de mettre en évidence un strabisme manifeste ou latent en alternant la fixation d’un œil puis de l’autre.
Des examens plus spécifiques évaluent la convergence, la vergence fusionnelle et l’accommodation. On mesure par exemple la distance à laquelle la personne n’arrive plus à garder une seule image quand on rapproche une cible du nez, ou la capacité à compenser des prismes qui dévient artificiellement l’image. Ces mesures chiffrées orientent vers un déficit des muscles oculaires internes, un trouble de coordination ou une fatigue excessive du système accommodatif. Dans certains cas, des tests complémentaires (imagerie, bilan neurologique) sont nécessaires pour exclure une cause organique plus grave.
Enfin, l’examen orthoptique ne se limite pas au diagnostic : il débouche souvent sur une rééducation personnalisée. Celle-ci peut inclure des exercices de saccades, de poursuite, de convergence, de stabilisation du regard ou de coordination œil-main, réalisés en cabinet puis à domicile selon un programme progressif. Chez l’enfant, ce travail permet d’optimiser le développement de la vision binoculaire et de corriger certaines formes de strabisme fonctionnel. Chez l’adulte, il aide à mieux supporter les contraintes visuelles modernes (travail sur écran, conduite prolongée, pratique sportive) et à réduire les symptômes de fatigue oculaire liés à un déséquilibre musculaire subtil mais réel.