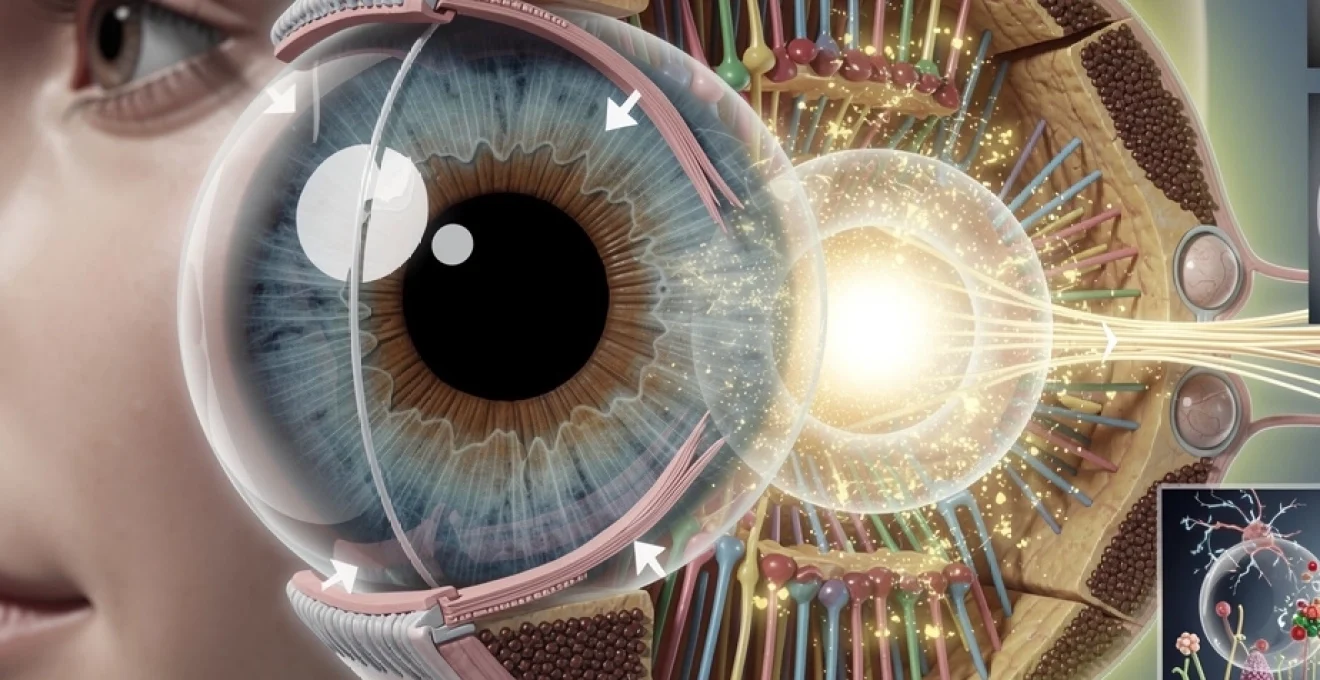
Chaque jour, vos yeux accomplissent un exploit technique remarquable : ils s’adaptent instantanément aux variations extrêmes de luminosité, du crépuscule à l’éblouissement d’un après-midi ensoleillé. Cette capacité d’ajustement automatique repose sur des mécanismes biologiques sophistiqués qui protègent votre rétine des dommages causés par un excès de lumière tout en optimisant votre vision dans la pénombre. L’œil humain a développé au fil de l’évolution plusieurs systèmes de défense complémentaires : des ajustements mécaniques rapides de la pupille aux processus biochimiques complexes se déroulant dans les photorécepteurs rétiniens. Comprendre ces mécanismes vous permettra d’apprécier la complexité de votre système visuel et de mieux protéger vos yeux face aux agressions lumineuses quotidiennes.
L’anatomie de l’iris et son rôle dans la régulation pupillaire
L’iris constitue la première ligne de défense contre les variations d’intensité lumineuse. Cette structure colorée qui donne leur teinte à vos yeux fonctionne comme un diaphragme photographique ultra-perfectionné. Composé de muscles lisses organisés en deux systèmes antagonistes, l’iris régule avec précision le diamètre de la pupille pour contrôler la quantité de lumière pénétrant dans votre globe oculaire. Cette fonction protectrice s’active en quelques fractions de seconde dès qu’une variation lumineuse est détectée, préservant ainsi les structures sensibles de votre rétine.
Les muscles sphincter et dilatateur de la pupille : structure et innervation
Deux systèmes musculaires antagonistes orchestrent les mouvements pupillaires. Le muscle sphincter de la pupille, disposé en anneau circulaire autour de l’ouverture pupillaire, est innervé par le système nerveux parasympathique. Lorsqu’il se contracte, il provoque une constriction pupillaire ou myosis, réduisant l’entrée lumineuse jusqu’à 2 millimètres de diamètre. À l’inverse, le muscle dilatateur, constitué de fibres radiales, reçoit son innervation du système nerveux sympathique. Sa contraction entraîne une dilatation pupillaire ou mydriase, permettant à l’œil de capter un maximum de photons dans l’obscurité. Cette organisation antagoniste assure une régulation fine et bidirectionnelle de l’ouverture pupillaire.
Le réflexe photomoteur : voie nerveuse du nerf optique au noyau d’Edinger-Westphal
Le réflexe photomoteur emprunte une voie nerveuse spécifique distincte du traitement visuel classique. Les cellules ganglionnaires rétiniennes détectent l’intensité lumineuse et transmettent l’information via le nerf optique jusqu’au noyau prétectal dans le mésencéphale. De là, les neurones projettent bilatéralement vers les noyaux d’Edinger-Westphal, centres de contrôle parasympathique des muscles ciliaires et du sphincter pupillaire. Cette voie explique pourquoi l’illumination d’un seul œil provoque la constriction des deux pupilles simultanément, un phénomène appelé réflexe pupillaire consensuel. Le délai de réaction de ce réflexe n’excède pas 300 millisecondes, témoignant de l’efficacité de ce système de protection.
La mélanine irienne comme filtre naturel contre les radiations lumineuses
La couleur de l’iris dépend de la quantité et de la répartition de la mélanine dans son stroma et dans l’épithélium pigmentaire postérieur. Plus un iris contient de mélanine, plus il apparaît foncé et plus il filtre naturellement la lumière, en particulier les radiations visibles de forte intensité et une partie des ultraviolets. À l’inverse, les iris clairs, moins chargés en mélanine, laissent passer davantage de photons vers la rétine, ce qui explique une sensibilité accrue à l’éblouissement et à la lumière vive chez de nombreuses personnes aux yeux bleus ou verts. La mélanine irienne joue donc un rôle comparable à celui d’un « filtre neutre » photographique, limitant la quantité de lumière parasite et participant à la protection de la vision à long terme.
Le diamètre pupillaire : variation de 2 à 8 millimètres selon l’intensité lumineuse
Chez l’adulte, le diamètre de la pupille varie généralement entre 2 mm en plein soleil et 7 à 8 mm dans l’obscurité quasi-complète. Cette variation peut sembler minime, mais elle modifie jusqu’à un facteur 16 la quantité de lumière qui atteint la rétine, un peu comme si vous passiez progressivement d’un projecteur braqué sur vos yeux à une simple veilleuse. En lumière intense, la pupille se rétrécit pour protéger la macula et limiter les phénomènes d’éblouissement, tout en améliorant la profondeur de champ et la netteté de l’image. Dans la pénombre, sa dilatation maximale permet de capter chaque photon disponible, améliorant votre vision nocturne au prix d’une moindre précision des détails. Cette modulation pupillaire constitue donc un premier « réglage de l’exposition » avant même que la rétine n’entre en jeu.
Les photorécepteurs rétiniens et leur adaptation à la lumière
Une fois la lumière régulée par l’iris et la pupille, c’est la rétine qui prend le relais pour adapter plus finement la vision à la luminosité ambiante. Les photorécepteurs que sont les bâtonnets et les cônes ne se contentent pas de capter la lumière : ils ajustent en permanence leur sensibilité pour éviter la saturation et préserver la qualité de l’image. Cette adaptation rétinienne à la lumière explique pourquoi vous êtes presque aveuglé en sortant d’une salle de cinéma, puis retrouvez une vision confortable en quelques instants. Au cœur de ce système, certaines cellules sont même spécialisées pour mesurer la lumière moyenne de votre environnement, indépendamment de la vision fine des formes et des couleurs.
Les cellules ganglionnaires à mélanopsine : détecteurs intrinsèques de luminosité
En plus des bâtonnets et des cônes, la rétine contient des cellules ganglionnaires particulières exprimant un pigment photosensible appelé mélanopsine. Ces cellules ganglionnaires à mélanopsine ne servent pas à former des images détaillées, mais à détecter le niveau global de luminosité, un peu comme un capteur de lumière ambiante dans un smartphone. Elles envoient leurs signaux vers des zones cérébrales impliquées dans la régulation du diamètre pupillaire, mais aussi dans le contrôle de l’horloge biologique et du cycle veille-sommeil. Ainsi, une exposition prolongée à une lumière très forte ou à une lumière bleue le soir peut perturber ces circuits et modifier votre rythme circadien. Ces détecteurs intrinsèques de luminosité jouent donc un rôle essentiel de « sonde » lumineuse, complémentaire de la vision consciente.
La rhodopsine des bâtonnets : cycle de régénération et vision scotopique
Les bâtonnets sont les photorécepteurs spécialisés dans la vision scotopique, c’est-à-dire la vision en faible luminosité. Leur pigment visuel principal, la rhodopsine, est extrêmement sensible : quelques photons suffisent à le décomposer et à déclencher un signal nerveux. Lors d’un passage brutal de la lumière à l’obscurité, la rhodopsine a d’abord été « blanchie » par la forte illumination, ce qui explique pourquoi vous ne voyez presque rien pendant quelques minutes. Progressivement, ce pigment se régénère grâce à un cycle biochimique faisant intervenir l’épithélium pigmentaire rétinien, ce qui augmente la sensibilité des bâtonnets et améliore votre vision nocturne. Ce processus d’adaptation à l’obscurité peut prendre jusqu’à 30 à 45 minutes pour être complet, raison pour laquelle les astronomes protègent soigneusement leurs yeux de toute lumière blanche avant d’observer le ciel.
Les cônes photopiques et leur saturation en conditions de forte luminance
Les cônes assurent la vision photopique, c’est-à-dire la vision de jour, riche en couleurs et en détails. Ils sont moins sensibles à la lumière que les bâtonnets, mais ils supportent beaucoup mieux les luminances élevées sans saturer. Cependant, au-delà d’un certain seuil d’intensité, même les cônes atteignent leurs limites : ils produisent un signal maximal et ne peuvent plus coder les différences supplémentaires de luminosité, entraînant une sensation d’éblouissement. C’est ce qui se produit lorsque vous regardez une surface réfléchissante très claire ou la neige en plein soleil sans protection oculaire adaptée. L’ajustement fin de la sensibilité des cônes, combiné au rétrécissement de la pupille, permet malgré tout à vos yeux de fonctionner sur un immense intervalle de luminosités, allant de la nuit étoilée à un paysage en plein midi.
L’adaptation chromatique par les opsines photosensibles
Chaque type de cône contient une opsine particulière, protéine capable de capter une gamme spécifique de longueurs d’onde : rouge (longues), vert (moyennes) ou bleu (courtes). Ensemble, ces trois systèmes construisent notre perception des couleurs, mais ils sont aussi capables d’adaptation chromatique. Lorsque vous restez longtemps dans un environnement dominé par une couleur, par exemple une lumière jaune ou bleutée, la sensibilité des cônes correspondants se modifie progressivement. Résultat : votre cerveau rééquilibre la perception colorée et vous avez l’impression que les objets blancs… restent blancs, malgré une lumière ambiante fortement teintée. Ce mécanisme d’« équilibrage des blancs » biologique fonctionne comme celui des appareils photo modernes, et contribue à protéger la vision en évitant la surcharge d’un seul canal de couleur.
Les mécanismes biochimiques de photoadaptation rétinienne
Derrière ces ajustements perceptibles se cachent des mécanismes biochimiques extrêmement fins au sein même des photorécepteurs. Dès qu’un photon atteint un pigment visuel, une véritable cascade de réactions moléculaires se déclenche, modulant la sensibilité des bâtonnets et des cônes. Cette phototransduction convertit l’énergie lumineuse en signal électrique tout en prévenant la surstimulation, de la même manière qu’un amplificateur audio ajuste automatiquement le gain pour éviter la saturation. Comprendre ces processus permet aussi de mieux saisir comment certaines maladies rétiniennes ou certaines carences peuvent fragiliser la capacité de l’œil à supporter la lumière.
La cascade de phototransduction et le rôle de la transducine
Lorsque la lumière frappe un pigment visuel, la molécule de rétinal qu’il contient change de conformation, activant l’opsine associée. Cette opsine stimulée déclenche alors une cascade de signalisation via une protéine G spécifique appelée transducine. La transducine active ensuite une enzyme, la phosphodiestérase, qui modifie la concentration de messagers intracellulaires dans le photorécepteur. Cette cascade de phototransduction aboutit à la fermeture de canaux ioniques et à une hyperpolarisation de la cellule, traduite en signal nerveux envoyé vers le cerveau. En modulant finement l’efficacité de cette cascade, l’œil peut ajuster la sensibilité de ses photorécepteurs en fonction de la quantité de lumière reçue.
Le recyclage du rétinal 11-cis dans l’épithélium pigmentaire
À chaque activation par la lumière, le rétinal passe d’une forme 11-cis à une forme tout-trans, structure qui ne peut plus capter de photons. Pour que le photorécepteur retrouve sa sensibilité, ce rétinal doit être recyclé en 11-cis dans un cycle complexe faisant intervenir l’épithélium pigmentaire rétinien (EPR). Ce tissu, étroitement accolé à la rétine, agit comme une véritable « usine de régénération » des pigments visuels, renvoyant le rétinal reconfiguré vers les bâtonnets et les cônes. Si ce recyclage est perturbé, comme dans certaines dystrophies rétiniennes, la capacité d’adaptation à la lumière se trouve fortement diminuée, entraînant une photophobie marquée ou une cécité nocturne. Le bon fonctionnement de ce cycle est donc essentiel à la fois pour la vision et pour la protection des photorécepteurs.
La modulation du GMPc cyclique dans les photorécepteurs
Au cœur de la cascade de phototransduction se trouve le GMPc cyclique, un messager intracellulaire qui contrôle l’ouverture des canaux ioniques à la surface des photorécepteurs. Dans l’obscurité, le niveau de GMPc est élevé, les canaux sont ouverts et la cellule est partiellement dépolarisée. Lorsque la lumière arrive, la phosphodiestérase activée dégrade le GMPc, les canaux se ferment et la cellule s’hyperpolarise, signal qui sera interprété par le cerveau comme la présence de lumière. En modulant la synthèse et la dégradation du GMPc, l’œil ajuste en temps réel le gain de sa réponse à la lumière, un peu comme un système de contrôle de volume automatique qui éviterait que le son ne devienne trop fort ou trop faible.
Les pigments oculaires protecteurs contre le stress photo-oxydatif
La lumière, surtout lorsqu’elle est intense ou riche en courtes longueurs d’onde (lumière bleue et ultraviolet), peut générer des espèces réactives de l’oxygène responsables d’un stress photo-oxydatif. Ce stress endommage progressivement les membranes cellulaires, les protéines et l’ADN des cellules rétiniennes. Pour limiter ces dégâts, l’œil s’est doté de plusieurs systèmes de défense pigmentaires qui agissent comme des filtres et des « pare-soleil » internes. La mélanine, les caroténoïdes maculaires et d’autres pigments accumulent et dissipent une partie de l’énergie lumineuse avant qu’elle n’atteigne les structures les plus vulnérables de la rétine.
La mélanine épithéliale : absorption des rayons UV-A et UV-B
Dans l’épithélium pigmentaire rétinien et dans d’autres tissus oculaires, la mélanine joue un rôle central d’absorption des rayonnements les plus énergétiques, en particulier les UV-A et UV-B. En captant ces photons potentiellement toxiques, elle agit comme une barrière protectrice, limitant la formation de radicaux libres au niveau des photorécepteurs. Ce pigment sombre fonctionne un peu comme un revêtement anti-reflet absorbant à l’intérieur d’un appareil photo, empêchant la lumière parasite de se réfléchir et de dégrader l’image. Toutefois, cette fonction protectrice a un coût : la mélanine elle-même peut subir avec l’âge des altérations liées au stress oxydatif, participant à la vulnérabilité accrue des yeux âgés à la lumière.
Les caroténoïdes maculaires : lutéine et zéaxanthine comme filtres de la lumière bleue
Au centre de la rétine, au niveau de la macula, se concentrent deux caroténoïdes essentiels : la lutéine et la zéaxanthine. Ces pigments jaunes agissent comme des filtres sélectifs pour la lumière bleue, gamme de longueurs d’onde particulièrement énergétique et potentiellement délétère pour les photorécepteurs. En absorbant une partie de cette lumière bleue avant qu’elle n’atteigne les couches profondes de la rétine, ils réduisent le stress photo-oxydatif et protègent la vision centrale. Une alimentation riche en légumes vert foncé (épinards, chou kale) et en fruits colorés peut contribuer à maintenir des niveaux élevés de ces caroténoïdes maculaires, ce qui constitue une stratégie naturelle de protection de la vision à long terme.
La lipofuscine et l’accumulation de déchets photo-oxydatifs avec l’âge
Malgré ces systèmes de défense, l’exposition lumineuse répétée entraîne au fil des années l’accumulation de déchets dans les cellules de l’épithélium pigmentaire, sous forme de lipofuscine. Ce pigment brun jaunâtre résulte notamment de la dégradation incomplète de fragments de photorécepteurs et de lipides oxydés. En s’accumulant, la lipofuscine peut devenir elle-même photosensible et générer davantage de radicaux libres lorsqu’elle est exposée à la lumière, créant un cercle vicieux de stress oxydatif. Ce phénomène est impliqué dans plusieurs pathologies dégénératives de la macula, illustrant bien comment une régulation lumineuse insuffisante, associée à l’âge, peut fragiliser progressivement la vision.
Les pathologies liées aux dysfonctionnements de régulation lumineuse
Lorsque les mécanismes de régulation de la lumière fonctionnent mal ou sont dépassés, les structures oculaires peuvent subir des dommages parfois irréversibles. Certaines maladies de la rétine et de l’iris sont directement liées à une exposition lumineuse excessive, à un défaut de protection pigmentaire ou à une mauvaise adaptation pupillaire. Comprendre ces pathologies permet de mieux prendre conscience de l’importance de protéger ses yeux, non seulement au quotidien, mais aussi lors de situations à risque particulier comme l’observation d’éclipses ou l’utilisation prolongée d’écrans très lumineux.
La dégénérescence maculaire liée à l’âge par exposition cumulative à la lumière
La dégénérescence maculaire liée à l’âge (DMLA) est l’une des principales causes de baisse de vision après 60 ans dans les pays industrialisés. Parmi les facteurs de risque identifiés, l’exposition cumulative à la lumière, en particulier à la lumière bleue et aux UV, joue un rôle non négligeable en accentuant le stress oxydatif au niveau de la macula. Chez les personnes génétiquement prédisposées ou ayant un faible capital de pigments maculaires protecteurs, ces agressions lumineuses accélèrent la dégradation de l’épithélium pigmentaire et des photorécepteurs centraux. Résultat : la vision fine nécessaire pour lire, conduire ou reconnaître les visages se détériore progressivement. Une bonne hygiène lumineuse tout au long de la vie constitue donc un levier de prévention complémentaire à la surveillance médicale.
Le syndrome d’adie : paralysie pupillaire tonique et photophobie
Le syndrome d’Adie illustre parfaitement l’impact d’un dysfonctionnement pupillaire sur la protection contre la lumière. Dans cette affection neurologique, le sphincter de la pupille est partiellement paralysé, ce qui entraîne une pupille dilatée, réagissant lentement ou pas du tout à la lumière. Les personnes atteintes se plaignent souvent de photophobie, d’éblouissement même par des lumières modérées et parfois de troubles de la mise au point de près. Faute de pouvoir se contracter efficacement, la pupille laisse pénétrer une quantité excessive de lumière sur la rétine, réduisant le confort visuel et augmentant potentiellement le risque de dommages photochimiques à long terme. Des verres teintés spécifiques ou des filtres peuvent alors être proposés pour compenser partiellement ce déficit de régulation pupillaire.
La rétinopathie solaire : lésions fovéolaires par exposition directe
Regarder directement le soleil, même pendant quelques secondes, peut provoquer une rétinopathie solaire, lésion aiguë de la fovéa liée à une exposition lumineuse extrême. Contrairement à une idée reçue, il ne s’agit pas d’une « brûlure thermique » au sens strict, mais plutôt d’une combinaison de dommages photochimiques et thermiques au niveau des photorécepteurs et de l’épithélium pigmentaire. Les symptômes incluent une baisse de l’acuité visuelle centrale, des taches sombres (scotomes) et des distorsions des lignes, parfois durables. Les épisodes d’observation d’éclipses sans protection adéquate sont particulièrement à risque, car la baisse de luminosité ambiante incite à fixer le soleil plus longtemps, alors même que les rayonnements nocifs restent présents.
Les stratégies d’optimisation de la protection oculaire photique
Face à ces risques, comment renforcer les mécanismes naturels par lesquels l’œil ajuste la lumière pour protéger la vision ? En plus des réflexes pupillaires et des pigments internes, vous pouvez recourir à des solutions optiques et nutritionnelles pour mieux filtrer les rayonnements nocifs. Il ne s’agit pas seulement de porter des lunettes de soleil l’été, mais d’adopter une véritable stratégie globale de protection oculaire photique adaptée à votre mode de vie, à votre âge et à vos éventuelles fragilités visuelles. Certaines technologies modernes de verres et certaines supplémentations ont été précisément conçues pour soulager la rétine et l’iris face aux agressions lumineuses répétées.
Les verres photochromiques à molécules de spiropyrane pour l’adaptation automatique
Les verres photochromiques intègrent des molécules sensibles à la lumière, comme les spiropyranes ou les naphthopyrans, capables de modifier leur structure chimique sous l’effet des UV. En extérieur, ces molécules se réarrangent et foncent, augmentant la filtration de la lumière visible et des ultraviolets, puis redeviennent claires à l’intérieur lorsque l’exposition diminue. En pratique, ces verres se comportent comme une « pupille externe » qui adapte automatiquement la transmission lumineuse, soulageant vos propres mécanismes d’adaptation. Pour les personnes sensibles à la lumière, souffrant de photophobie légère ou simplement exposées fréquemment à des variations de luminosité, les verres photochromiques constituent une aide précieuse pour protéger la vision sans effort conscient.
Les filtres polarisants et anti-reflets pour réduire l’éblouissement
Une autre source majeure d’inconfort visuel est l’éblouissement par réflexion, provoqué par la lumière se réfléchissant sur l’eau, la neige, la route ou les pare-brise. Les verres polarisants sont conçus pour bloquer préférentiellement ces réflexions horizontales parasites, un peu comme un filtre qui ne laisserait passer que la lumière utile pour la vision. Associés à des traitements anti-reflets de qualité, ils réduisent les halos, les images fantômes et la fatigue visuelle, en particulier lors de la conduite ou des activités en plein air. En diminuant le travail d’adaptation de la rétine et de la pupille, ces filtres améliorent le confort tout en participant indirectement à la protection de la rétine sur le long terme.
La supplémentation en antioxydants : formule AREDS2 et protection rétinienne
Sur le plan nutritionnel, plusieurs études cliniques, dont les grandes études AREDS et AREDS2 menées par le National Eye Institute, ont montré l’intérêt d’une supplémentation spécifique en antioxydants pour ralentir l’évolution de certaines formes de DMLA. Ces formules associent notamment vitamines C et E, zinc, cuivre, lutéine et zéaxanthine, afin de renforcer les défenses naturelles de la rétine contre le stress oxydatif induit par la lumière. Bien entendu, ces compléments ne remplacent pas une alimentation équilibrée riche en fruits, légumes et poissons gras, mais ils peuvent constituer un soutien ciblé chez les personnes à risque, sous contrôle médical. En combinant ces approches – protection optique, bonnes habitudes d’exposition et apport suffisant en antioxydants – vous aidez vos yeux à mieux gérer la lumière et à préserver votre vision pour les années à venir.