L’orgelet, également appelé hordeolum dans la terminologie médicale, constitue l’une des affections oculaires les plus fréquemment rencontrées en consultation. Cette infection bactérienne aiguë de la paupière touche particulièrement les follicules pileux des cils et peut considérablement impacter la qualité de vie des patients. Bien que généralement bénigne, cette pathologie nécessite une prise en charge appropriée pour éviter les complications et prévenir les récidives. L’identification précoce des signes cliniques et la mise en place d’un traitement adapté permettent une résolution rapide de l’infection tout en minimisant les risques de propagation bactérienne.
Anatomie et physiopathologie de l’orgelet : mécanismes de formation de l’hordeolum
La compréhension des mécanismes physiopathologiques de l’orgelet repose sur une connaissance approfondie de l’anatomie palpébrale. Les paupières constituent des structures complexes intégrant de nombreuses glandes spécialisées, dont l’infection peut conduire au développement d’un hordeolum. Cette pathologie résulte d’un processus inflammatoire aigu impliquant principalement les glandes sébacées associées aux follicules pileux des cils.
Structure des glandes de meibomius et follicules pileux palpébraux
Les paupières hébergent trois types principaux de glandes sécrétoires : les glandes de Meibomius, les glandes de Zeiss et les glandes de Moll. Les glandes de Meibomius, situées dans l’épaisseur du tarse palpébral, produisent la couche lipidique du film lacrymal, essentielle pour prévenir l’évaporation des larmes. Ces structures tubulo-acineuses s’ouvrent directement sur le bord libre de la paupière par l’intermédiaire d’orifices microscopiques.
Les glandes de Zeiss, plus petites, sont étroitement associées aux follicules pileux des cils et sécrètent un sébum qui lubrifie ces derniers. Les glandes de Moll, quant à elles, correspondent à des glandes sudoripares apocrines modifiées. L’obstruction de ces différentes structures glandulaires constitue le point de départ du processus infectieux caractérisant l’orgelet.
Rôle du staphylococcus aureus et staphylococcus epidermidis dans l’infection
L’étiologie bactérienne de l’orgelet implique principalement deux espèces de staphylocoques : Staphylococcus aureus et Staphylococcus epidermidis. Ces micro-organismes gram-positifs font partie de la flore commensale cutanée mais peuvent devenir pathogènes dans certaines conditions. Le Staphylococcus aureus représente l’agent causal le plus fréquemment isolé, particulièrement dans les formes sévères d’orgelet.
L’infection débute généralement par la colonisation bactérienne du follicule pileux ou du canal excréteur des glandes sébacées. Les facteurs favorisants incluent la stagnation des sécrétions, les microtraumatismes liés au frottement des paupières, et les modifications locales du pH cutané. La virulence de ces bactéries s’exprime notamment par leur capacité à produire des toxines et des enzymes hydrolytiques, contribuant à la nécrose tissulaire et à la formation d’abcès.
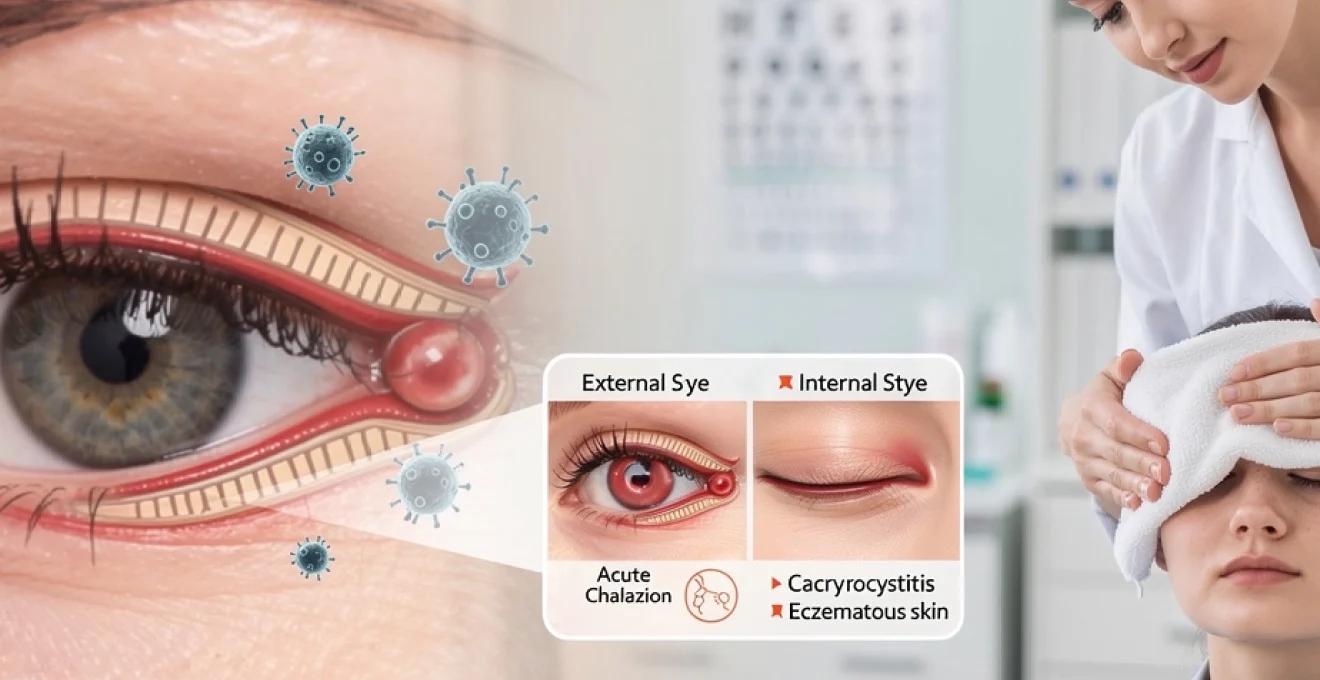
Différenciation entre orgelet externe et orgelet interne (chalazion aigu)
L’orgelet externe correspond à l’infection d’un follicule pileux et des glandes de Zeiss ou de Moll. Cliniquement, il se manifeste par une petite tuméfaction rouge, centrée sur un cil, rapidement douloureuse à la palpation. Une pointe blanchâtre purulente apparaît en quelques jours, puis l’abcès se draine spontanément, avec une amélioration rapide des symptômes. L’orgelet interne, parfois appelé à tort « chalazion aigu », touche plutôt une glande de Meibomius, en profondeur dans l’épaisseur de la paupière. La douleur est souvent plus importante et le gonflement plus diffus, donnant l’impression d’une paupière « empâtée » et lourde.
Contrairement au chalazion chronique, l’orgelet interne reste un processus infectieux aigu, avec des signes inflammatoires francs (rougeur, chaleur locale, douleur). Il peut se projeter vers la conjonctive tarsale, visible lorsqu’on everse la paupière, sous la forme d’une zone rouge et bombée. Lorsque l’épisode infectieux se résout partiellement mais laisse persister un nodule induré et indolore, on considère alors que l’orgelet s’est enkysté en chalazion. Cette distinction clinique entre orgelet externe, orgelet interne et chalazion conditionne la stratégie thérapeutique et la nécessité éventuelle d’un avis ophtalmologique.
Facteurs prédisposants : séborrhée, blépharite chronique et dysfonction meibomienne
Plusieurs terrains favorisent l’apparition d’un orgelet récidivant ou particulièrement inflammatoire. La dermite séborrhéique, par exemple, s’accompagne d’une production accrue de sébum et de squames au niveau des sourcils et des paupières, ce qui obstrue plus facilement les orifices glandulaires. De même, la blépharite chronique – cette inflammation persistante du bord libre palpébral – entretient un environnement propice à la prolifération bactérienne et à l’hyperséborrhée locale. Vous remarquez souvent des croûtes au niveau des cils ou des paupières qui collent le matin ? Cela peut être un signe révélateur de ce terrain.
La dysfonction des glandes de Meibomius (DGM) joue également un rôle clé dans la physiopathologie de l’orgelet. En cas de sécrétion lipidique trop épaisse ou insuffisante, les glandes ont tendance à se boucher, favorisant la stase des sécrétions et la colonisation bactérienne. Ce phénomène est particulièrement fréquent chez les personnes porteuses de lentilles de contact, celles souffrant de sécheresse oculaire ou de rosacée oculaire. Enfin, un terrain général fragilisé – diabète mal contrôlé, immunodépression, stress chronique ou fatigue intense – augmente le risque de développer des orgelets multiples ou à évolution prolongée, d’où l’importance d’une approche globale de la santé du patient.
Diagnostic différentiel et signes cliniques pathognomoniques de l’orgelet
Reconnaître un orgelet dès les premiers symptômes permet d’instaurer rapidement des mesures simples et de limiter le risque de complication. Sur le plan clinique, l’orgelet se caractérise par une inflammation aiguë et localisée, souvent spontanément douloureuse, qui diffère nettement d’autres pathologies palpébrales comme le chalazion, la dacryocystite ou l’eczéma. Pour le clinicien comme pour le patient, savoir identifier ces signes pathognomoniques est essentiel afin d’éviter les confusions diagnostiques et de choisir la prise en charge la plus adaptée.
Dans la pratique quotidienne, l’examen commence par l’inspection minutieuse du bord libre palpébral à la recherche d’un cil au centre de la tuméfaction, élément très évocateur d’orgelet externe. L’interrogatoire précise le contexte d’apparition : survenue brutale en quelques heures, douleur vive, notion de frottement de l’œil ou d’utilisation récente de lentilles ou de maquillage. À l’inverse, une évolution lente, peu douloureuse, orientera davantage vers une lésion kystique non infectieuse, comme le chalazion ou un autre type de kyste palpébral bénin.
Érythème palpébral localisé et tuméfaction inflammatoire aiguë
Sur le plan sémiologique, l’orgelet typique débute par un érythème palpébral localisé, centré sur un cil ou légèrement en retrait du bord libre en cas d’atteinte interne. La peau est rouge, chaude, et rapidement œdématiée. La tuméfaction évolue en quelques heures ou quelques jours, prenant l’aspect d’un petit « bouton » douloureux au toucher. Cette installation rapide, en mode « coup de tonnerre », contraste avec la progression lente et souvent indolore du chalazion.
La douleur est un élément central : elle est souvent décrite comme pulsatile, majorée à la pression ou à la fermeture forcée de la paupière. Chez certains patients, l’orgelet donne une véritable gêne fonctionnelle avec sensation de corps étranger, larmoiement et photophobie modérée. L’apparition secondaire d’une tête blanchâtre, correspondant à la collection purulente, signe l’évolution vers l’abcédation et précède généralement le drainage spontané. Tant que cette évacuation n’a pas eu lieu, la pression intra-lésionnelle reste élevée, expliquant la vive douleur ressentie.
Distinction avec le chalazion, la dacryocystite et l’eczéma palpébral
D’un point de vue diagnostique, la principale difficulté est de ne pas confondre un orgelet avec un chalazion, une dacryocystite ou un eczéma palpébral. Le chalazion correspond à une inflammation chronique non infectieuse d’une glande de Meibomius, donnant une masse nodulaire ferme, bien limitée, généralement indolore. L’évolution est subaiguë sur plusieurs semaines, sans signe inflammatoire majeur de la peau, et la lésion est fréquemment située à distance de la base des cils. Lorsque vous palpez la paupière, vous sentez plutôt une petite bille dure qu’un bouton douloureux.
La dacryocystite, en revanche, touche le sac lacrymal, situé à l’angle interne de l’œil, sous le canthus médial. Elle se manifeste par une tuméfaction rouge, très douloureuse, parfois fiévreuse, avec écoulement purulent au niveau du point lacrymal à la pression. Cette localisation caractéristique permet de la distinguer d’un orgelet centré sur le bord palpébral. Quant à l’eczéma palpébral, il se présente sous forme de plaques rouges, squameuses, prurigineuses, souvent bilatérales, associées à un terrain atopique ou à un contact allergène (cosmétiques, collyres, vernis à ongles, etc.). L’absence de nodule focal douloureux et de pus oriente clairement le diagnostic vers une dermatose inflammatoire plutôt qu’une infection localisée.
Critères d’orientation vers une cellulite orbitaire ou préseptale
Dans la majorité des cas, l’orgelet reste une affection localisée et bénigne. Toutefois, l’infection peut exceptionnellement s’étendre aux tissus voisins et évoluer vers une cellulite préseptale ou, plus grave encore, une cellulite orbitaire. Comment reconnaître ces situations qui imposent une prise en charge urgente ? Des signes généraux et locaux doivent alerter : fièvre, altération de l’état général, douleur intense et diffuse de la paupière, gonflement important s’étendant au-delà de la région du cil atteint, rougeur diffuse et chaleur locale marquée.
Dans la cellulite préseptale, l’atteinte se limite aux tissus mous en avant du septum orbitaire : la vision est conservée, il n’y a ni diplopie ni limitation des mouvements oculaires. En revanche, une cellulite orbitaire se manifeste par une exophtalmie (globe oculaire « poussé » en avant), des douleurs à la mobilisation du regard, une baisse d’acuité visuelle et parfois des signes neurologiques associés. Toute suspicion de cellulite orbitaire impose une hospitalisation en urgence, la réalisation d’une imagerie (scanner orbito-cérébral) et l’instauration rapide d’une antibiothérapie intraveineuse. Ainsi, face à un simple orgelet qui se complique, la frontière entre prise en charge ambulatoire et urgence hospitalière repose sur ces critères de gravité.
Protocoles thérapeutiques et prise en charge médicale de l’hordeolum
La prise en charge de l’orgelet associe généralement des mesures d’hygiène palpébrale, des soins locaux et, dans certaines situations, des traitements médicamenteux spécifiques. L’objectif est double : soulager rapidement la douleur et accélérer la résolution de l’infection, tout en limitant le risque de récidive. Dans la majorité des cas, une approche conservatrice bien conduite permet une guérison complète en une à deux semaines. La prescription d’antibiotiques systémiques ou d’actes chirurgicaux est réservée aux formes compliquées ou résistantes.
La stratégie thérapeutique doit toujours tenir compte du terrain du patient : port de lentilles de contact, antécédents d’orgelets répétés, diabète, pathologies inflammatoires oculaires chroniques. Une éducation du patient sur les gestes d’hygiène et la gestion de la douleur est tout aussi importante que la prescription elle-même. En pratique, le traitement de l’orgelet suit souvent une progression étape par étape, allant des compresses chaudes à l’antibiothérapie topique, puis aux gestes chirurgicaux lorsque cela s’avère nécessaire.
Application de compresses chaudes et massage palpébral thérapeutique
Les compresses chaudes constituent le pilier du traitement de première intention de l’orgelet. Appliquées plusieurs fois par jour (généralement 3 à 4 fois, pendant 5 à 10 minutes), elles favorisent la liquéfaction des sécrétions figées dans la glande obstruée et augmentent la circulation sanguine locale. En « ramollissant » le contenu purulent, elles facilitent le drainage spontané de l’abcès, un peu comme lorsque la chaleur fluidifie la cire d’une bougie. Il est recommandé d’utiliser de l’eau tiède (jamais brûlante), des compresses stériles ou un linge propre, en veillant à tester la température sur le dos de la main, surtout chez l’enfant.
À la suite des compresses, un massage palpébral doux peut être réalisé, toujours en direction du bord libre de la paupière, afin de favoriser l’évacuation du contenu glandulaire. Ce geste doit rester délicat, sans chercher à « percer » l’orgelet, ce qui risquerait de propager l’infection. Vous pouvez imaginer ce massage comme une légère pression visant à guider les sécrétions vers l’extérieur, et non comme une tentative d’extraction forcée. En cas de douleur importante, ces manœuvres sont à adapter ou à interrompre, au besoin après avis médical.
Antibiothérapie topique : tobramycine, gentamicine et acide fusidique
Lorsque l’orgelet est très inflammatoire, s’accompagne de sécrétions purulentes abondantes ou survient sur un terrain fragile (diabète, immunodépression), l’antibiothérapie topique trouve toute sa place. Les ophtalmologistes prescrivent fréquemment des collyres ou pommades à base d’aminosides (tobramycine, gentamicine) ou d’acide fusidique, qui ciblent efficacement les staphylocoques impliqués dans l’infection. Ces traitements locaux s’appliquent généralement 2 à 4 fois par jour pendant 5 à 7 jours, en respectant scrupuleusement la durée et la posologie indiquées.
L’association de l’antibiotique topique aux compresses chaudes potentialise l’efficacité du traitement, en réduisant la charge bactérienne tout en facilitant le drainage. Il est important de ne pas utiliser d’antibiotiques oculaires en automédication ou de conserver de vieux collyres « au cas où » : au-delà de la date d’ouverture, le risque de contamination augmente et l’efficacité diminue. En cas de conjonctivite associée, de sécrétions bilatérales ou d’échec du traitement initial, un réajustement thérapeutique et un contrôle clinique sont nécessaires.
Indications chirurgicales : incision-drainage et curetage du kyste
Dans un certain nombre de cas, malgré un traitement local bien conduit, l’orgelet persiste, s’enkyste ou devient très douloureux. C’est alors que l’incision-drainage peut être proposée par l’ophtalmologiste. Réalisé sous anesthésie locale, ce geste consiste à pratiquer une petite ouverture au niveau de l’abcès afin d’en évacuer le contenu purulent. L’incision se fait en général du côté conjonctival pour minimiser le risque de cicatrice visible. Le soulagement est souvent rapide, la pression intra-lésionnelle diminuant immédiatement après le drainage.
Lorsque l’orgelet s’est transformé en chalazion enkysté – un nodule dur, indolore, persistant depuis plusieurs semaines –, un curetage peut être nécessaire. Ce geste consiste à inciser la conjonctive tarsale puis à gratter le contenu lipidique et fibreux du kyste. L’intervention est brève et généralement réalisée en ambulatoire. Elle s’accompagne ensuite d’un traitement local associant collyre antibiotique et mesures d’hygiène palpébrale. Dans tous les cas, la décision chirurgicale se prend au cas par cas, en fonction de la gêne esthétique et fonctionnelle, de la taille de la lésion et du contexte médical général.
Corticothérapie locale et anti-inflammatoires en cas de complications
La corticothérapie locale n’est pas systématique dans la prise en charge de l’orgelet, car les corticoïdes peuvent, en cas de mésusage, aggraver certaines infections ou masquer des signes de gravité. Toutefois, dans des situations bien ciblées – réaction inflammatoire importante, chalazion associé, atteinte de surface oculaire – l’ophtalmologiste peut prescrire des collyres ou pommades associant un antibiotique et un corticoïde. Le but est alors de réduire l’œdème, la douleur et l’inflammation, tout en maintenant une couverture antibactérienne efficace.
Concernant les anti-inflammatoires par voie générale, la prudence est de mise. Les AINS (anti-inflammatoires non stéroïdiens) sont généralement évités en première intention dans les infections cutanées superficielles, car ils peuvent théoriquement favoriser la diffusion de l’infection ou en atténuer les signes cliniques. Le paracétamol reste donc l’analgésique de choix pour soulager la douleur liée à l’orgelet. En présence de signes de cellulite préseptale ou orbitaire, c’est avant tout l’antibiothérapie systémique adaptée et, parfois, l’hospitalisation qui priment sur la recherche d’un effet anti-inflammatoire isolé.
Stratégies préventives et hygiène palpébrale optimisée
La prévention des orgelets repose essentiellement sur une hygiène palpébrale rigoureuse et l’identification des facteurs favorisants individuels. Vous avez tendance à frotter souvent vos yeux, à oublier de vous démaquiller le soir ou à porter vos lentilles plus longtemps que recommandé ? Autant d’habitudes qui augmentent le risque d’infection et de récidive. L’objectif des mesures préventives est de maintenir les glandes de Meibomius et les follicules pileux dans un état fonctionnel optimal, en limitant la stase des sécrétions et la prolifération bactérienne.
Une routine simple peut être mise en place au quotidien : nettoyage doux des paupières avec une solution adaptée (lingettes spécifiques, sérum physiologique, lotions formulées pour la blépharite), séchage délicat avec une compresse propre, puis éventuellement application d’une compresse tiède quelques minutes pour fluidifier les sécrétions. Cette hygiène régulière agit comme un « entretien mécanique » de vos glandes palpébrales, un peu à la manière d’un détartrage pour les dents. Chez les porteurs de lentilles, une attention accrue doit être portée au lavage des mains, au respect du temps de port et au renouvellement des lentilles et des étuis.
Complications potentielles et surveillance clinique post-traitement
Si l’orgelet est le plus souvent bénin et autolimitant, il n’est pas exempt de complications possibles. L’une des plus fréquentes est la transformation en chalazion chronique, avec persistance d’un nodule induré, parfois inesthétique, qui nécessite un traitement chirurgical. Des récidives multiples peuvent également survenir sur un même œil ou de façon bilatérale, traduisant un déséquilibre de la flore bactérienne ou une dysfonction meibomienne non corrigée. Plus rarement, l’extension de l’infection aux tissus voisins peut conduire à une cellulite préseptale, voire orbitaire, comme nous l’avons évoqué.
Une surveillance clinique post-traitement est donc recommandée, en particulier lorsque l’orgelet était volumineux, douloureux ou associé à un terrain à risque (diabète, immunodépression, blépharite chronique). Il est utile de vérifier, à quelques semaines d’intervalle, l’absence de nodule résiduel, de déformation du bord palpébral ou de signes de sécheresse oculaire importante. Le patient doit être informé des signes qui doivent motiver une nouvelle consultation : douleur qui réapparaît, rougeur persistante, baisse visuelle, apparition de nouveaux « boutons » au niveau des cils. Cette vigilance partagée entre le patient et le professionnel de santé permet de détecter précocement les récidives ou les complications.
Récidives d’orgelet : identification des facteurs de risque et approche préventive personnalisée
Les orgelets récidivants constituent une problématique fréquente en ophtalmologie. Lorsqu’un patient rapporte plusieurs épisodes par an, il est essentiel de rechercher des facteurs de risque sous-jacents : blépharite chronique, rosacée, dermite séborrhéique, diabète mal équilibré, port permanent de lentilles, exposition professionnelle à des environnements poussiéreux, etc. Une évaluation globale, incluant éventuellement un bilan métabolique et une exploration de la surface oculaire, permet de mieux comprendre pourquoi ces infections reviennent régulièrement.
L’approche préventive personnalisée vise à adapter les conseils d’hygiène et les traitements de fond au profil de chaque patient. Chez un sujet présentant une blépharite associée, par exemple, un nettoyage quotidien prolongé des paupières, complété par des cures de compresses chaudes, sera recommandé. Chez le diabétique, un meilleur contrôle glycémique sera un objectif prioritaire, en lien avec le médecin traitant ou l’endocrinologue. Dans certains cas de récidives multiples, l’ophtalmologiste peut proposer des cures répétées de traitements locaux (collyres antiseptiques, substituts lacrymaux, voire antibiothérapie ciblée) pour stabiliser la flore palpébrale.
En pratique, la prévention des récidives d’orgelets repose sur une alliance entre éducation du patient et suivi médical régulier. Comprendre pourquoi l’orgelet survient, reconnaître les premiers signes, savoir quand consulter et comment adopter une hygiène palpébrale adaptée sont autant de leviers pour reprendre le contrôle sur cette affection parfois très gênante au quotidien. En ajustant ces mesures à votre mode de vie, à vos contraintes professionnelles et à vos éventuelles pathologies associées, il est possible de réduire significativement la fréquence et la sévérité des orgelets, et de préserver durablement le confort et la santé de vos yeux.