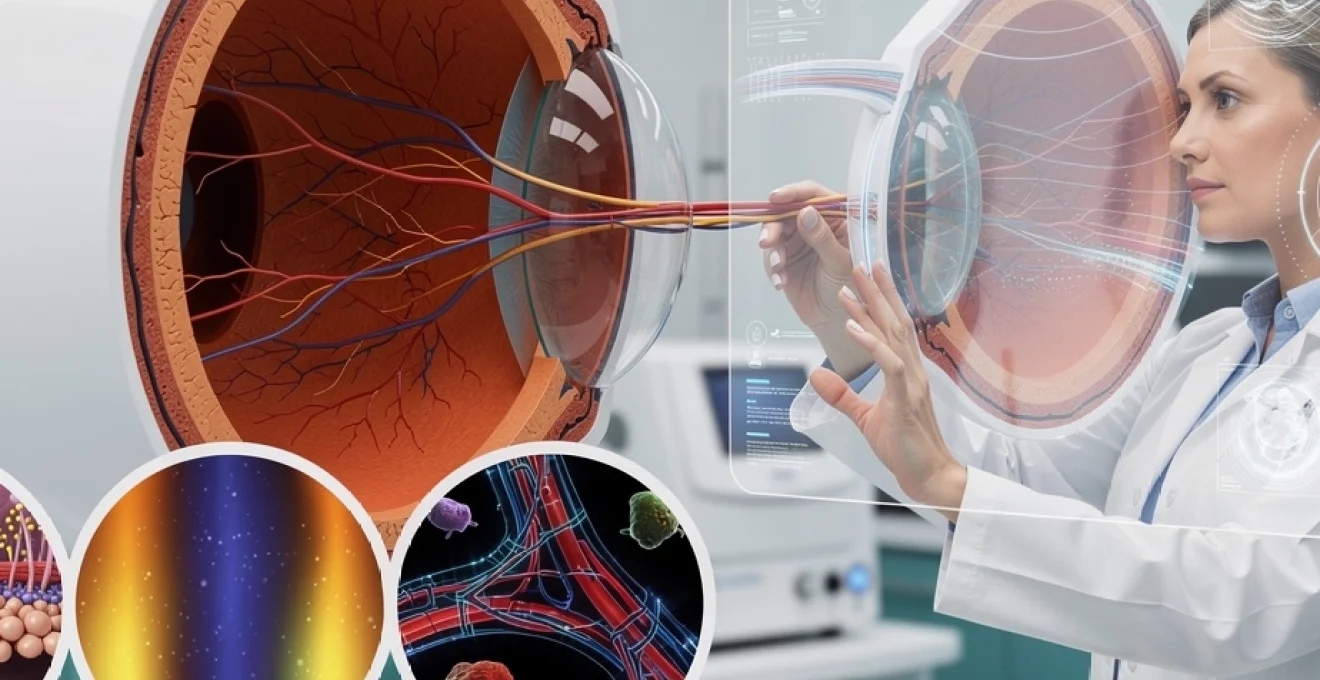
La vision humaine repose sur un ensemble complexe de structures anatomiques interconnectées. Parmi ces éléments, la choroïde occupe une place centrale mais souvent méconnue du grand public. Cette membrane vasculaire, située entre la sclère et la rétine, constitue l’un des tissus les plus richement irrigués de l’organisme. Sa densité vasculaire exceptionnelle lui permet d’assurer des fonctions vitales pour la santé oculaire : approvisionnement en oxygène et nutriments des photorécepteurs, régulation thermique du segment postérieur, et maintien de l’homéostasie métabolique rétinienne. Sans cette couche essentielle, votre capacité à percevoir les détails fins, à lire ou à conduire serait gravement compromise. Comprendre l’architecture et les mécanismes physiologiques de la choroïde permet d’appréhender l’importance de sa préservation et les conséquences des pathologies qui peuvent l’affecter.
Anatomie vasculaire de la choroïde et son positionnement dans le globe oculaire
La choroïde représente la portion postérieure de la tunique vasculaire de l’œil, également appelée uvée. Cette structure anatomique s’étend depuis l’ora serrata, limite antérieure où elle se poursuit avec le corps ciliaire, jusqu’au pourtour du nerf optique en région postérieure. Son épaisseur varie considérablement selon les zones anatomiques et l’âge du patient, oscillant entre 200 micromètres à la naissance et environ 80 micromètres vers 90 ans. Cette réduction progressive témoigne des modifications structurelles liées au vieillissement oculaire.
Localisation de la choroïde entre la sclère et l’épithélium pigmentaire rétinien
Positionnée stratégiquement entre la sclère externe fibreuse et la rétine neurosensorielle interne, la choroïde assure une fonction d’interface métabolique essentielle. En avant, elle se trouve en contact direct avec l’épithélium pigmentaire rétinien par l’intermédiaire de la membrane de Bruch, structure acellulaire de 2 à 4 micromètres d’épaisseur jouant un rôle crucial dans les échanges nutritifs. En arrière, la couche suprachoroïdienne la sépare de la sclère, créant un espace potentiel où peuvent survenir des décollements choroïdiens pathologiques. Cette localisation anatomique privilégiée permet à la choroïde d’alimenter efficacement les couches externes rétiniennes, particulièrement les photorécepteurs responsables de la conversion des signaux lumineux en influx nerveux.
Vascularisation choroïdienne par les artères ciliaires postérieures courtes et longues
L’irrigation sanguine choroïdienne provient principalement des artères ciliaires postérieures, branches de l’artère ophtalmique elle-même issue de l’artère carotide interne. Les artères ciliaires postérieures courtes, au nombre de 15 à 20, pénètrent la sclère autour du nerf optique et se ramifient immédiatement pour former le réseau vasculaire choroïdien postérieur. Les deux artères ciliaires postérieures longues traversent la sclère de part et d’autre du nerf optique et cheminent dans l’espace suprachoroïdien jusqu’à la région équatoriale. Le drainage veineux s’effectue par quatre à sept veines vortiqueuses qui traversent obliquement la sclère pour rejoindre les veines ophtalmiques. Ce système vasculaire assure un débit sanguin extrêmement élevé,
largement supérieur à celui d’autres tissus de l’organisme, garantissant un apport continu en oxygène et nutriments même lors de variations de la pression de perfusion systémique. Cette circulation intense explique également la sensibilité particulière de la choroïde aux atteintes vasculaires générales, comme l’hypertension artérielle ou les maladies cardiovasculaires, qui peuvent se répercuter sur la santé rétinienne.
Composition en couches : lamina fusca, stroma choroïdien et choriocapillaire
Sur le plan histologique, la choroïde est organisée en plusieurs couches distinctes, chacune remplissant une fonction spécifique. La couche la plus externe, appelée lamina fusca ou suprachoroïde, constitue une zone de transition entre la sclère et le stroma choroïdien. Riche en fibres de collagène, en fibroblastes et en mélanocytes, elle contient également de fins espaces permettant le passage de nerfs et de vaisseaux, et représente un plan de clivage potentiel lors des décollements choroïdiens.
En profondeur, le stroma choroïdien regroupe deux réseaux vasculaires principaux : la couche de Haller, formée de gros vaisseaux, et la couche de Sattler, composée d’artères et de veines de plus petit calibre. Ce stroma renferme aussi des cellules immunitaires (macrophages, mastocytes, lymphocytes) qui participent à la défense locale, ainsi que des mélanocytes qui absorbent la lumière parasite. Enfin, la couche la plus interne, le choriocapillaire, est un réseau dense de capillaires fenêtrés en contact direct avec la membrane de Bruch, assurant l’échange métabolique avec l’épithélium pigmentaire rétinien et les photorécepteurs.
Épaisseur choroïdienne variable selon les régions maculaire, équatoriale et périphérique
L’épaisseur de la choroïde n’est ni uniforme ni statique. Elle est maximale dans la région maculaire, où la demande métabolique de la rétine est la plus élevée en raison de la densité importante de cônes responsables de la vision fine. Des études en tomographie par cohérence optique (OCT) ont montré que l’épaisseur choroïdienne sous-fovéale pouvait atteindre en moyenne 250 à 300 micromètres chez l’adulte jeune sain, puis diminuer progressivement vers l’équateur et la périphérie rétinienne.
Cette variabilité régionale s’accompagne également de variations interindividuelles et circadiennes : la choroïde tend à être plus épaisse le matin que le soir, reflet d’une régulation dynamique du flux sanguin. Des facteurs comme l’âge, la myopie forte, l’hypertension artérielle ou encore certaines pathologies inflammatoires peuvent induire un amincissement ou un épaississement choroïdien pathologique. Grâce aux techniques d’OCT de pénétration profonde (OCT-EDI, swept-source OCT), il est désormais possible de mesurer de façon non invasive cette épaisseur et de suivre son évolution au cours du temps.
Fonction d’approvisionnement métabolique des photorécepteurs par la circulation choroïdienne
Les photorécepteurs (cônes et bâtonnets) figurent parmi les cellules les plus métaboliquement actives de l’organisme. Pour transformer l’énergie lumineuse en signal nerveux, ils consomment une grande quantité d’oxygène et de nutriments et renouvellent en permanence leurs segments externes. La circulation choroïdienne joue un rôle central dans cet approvisionnement métabolique, en complément de la circulation rétinienne interne. Sans un apport choroïdien efficace, la vision nocturne, la perception des contrastes et la vision centrale fine seraient rapidement altérées.
Diffusion passive de l’oxygène à travers la membrane de bruch vers les cônes et bâtonnets
L’oxygène délivré par le choriocapillaire diffuse passivement à travers la membrane de Bruch puis l’épithélium pigmentaire rétinien pour atteindre les segments externes des photorécepteurs. Cette diffusion suit un gradient de concentration, de la face choroïdienne riche en oxygène vers les couches externes de la rétine très consommatrices. On peut comparer la choroïde à une « station-service haute capacité » adossée à la rétine : elle maintient en permanence un réservoir d’oxygène disponible autour des cellules visuelles.
Cette organisation est particulièrement cruciale dans la région maculaire, où la demande en oxygène est maximale. Des perturbations de la diffusion d’oxygène, qu’elles soient liées à un épaississement de la membrane de Bruch (comme dans la DMLA) ou à une diminution du flux sanguin choroïdien, entraînent un stress oxydatif des photorécepteurs. À long terme, cela peut se traduire par une dégénérescence des segments externes, des troubles de la sensibilité au contraste ou une baisse de l’acuité visuelle centrale.
Transport des nutriments essentiels glucose, acides aminés et lipides vers la rétine externe
Outre l’oxygène, la choroïde fournit à la rétine externe les nutriments indispensables à son métabolisme : glucose, acides aminés, acides gras et vitamines liposolubles. Ces molécules sont transportées depuis la circulation systémique, traversent le choriocapillaire fenêtré, puis la membrane de Bruch et l’épithélium pigmentaire rétinien grâce à des transporteurs spécifiques. On peut imaginer cette interface comme une « douane métabolique » qui sélectionne et régule finement le passage des éléments nécessaires à la survie des photorécepteurs.
Le glucose alimente principalement la glycolyse et la phosphorylation oxydative, fournissant l’ATP requis pour le cycle visuel et le renouvellement membranaire. Les acides aminés entrent dans la synthèse des protéines des disques photorécepteurs, tandis que les lipides participent à la constitution des membranes riches en phospholipides et en acides gras polyinsaturés. Une altération prolongée de cet apport nutritif choroïdien peut entraîner une atrophie de l’épithélium pigmentaire, une perte de photorécepteurs et, in fine, une baisse irréversible de la vision.
Élimination des déchets métaboliques et du dioxyde de carbone produits par l’activité photosensorielle
La circulation choroïdienne ne se contente pas d’apporter des ressources : elle contribue aussi à l’élimination des déchets métaboliques et du dioxyde de carbone issus de l’activité intense des photorécepteurs. Les produits de dégradation des segments externes, après phagocytose par l’épithélium pigmentaire rétinien, sont en grande partie évacués vers la choroïde via la membrane de Bruch. Le CO2 généré par la respiration cellulaire diffuse quant à lui vers les capillaires choroïdiens pour être éliminé par la circulation systémique.
Ce double rôle, d’apport et de drainage, participe au maintien d’un environnement chimique stable autour des photorécepteurs, condition essentielle à la précision du signal visuel. Lorsque ce système de « nettoyage » est perturbé, des dépôts lipidiques et protéiques (comme les drusen dans la DMLA) peuvent s’accumuler au niveau de la membrane de Bruch. À terme, ces dépôts épaississent la barrière entre la choroïde et la rétine, compromettent les échanges gazeux et nutritifs, et favorisent la survenue de néovaisseaux choroïdiens anormaux.
Régulation thermique oculaire par le système vasculaire choroïdien
La rétine transforme l’énergie lumineuse en signaux nerveux, un processus qui s’accompagne de la production de chaleur. Par ailleurs, l’absorption de la lumière incidente, notamment dans le spectre visible et infrarouge, génère elle aussi un échauffement local. La choroïde, grâce à son débit sanguin élevé, agit comme un véritable « radiateur » qui évacue cet excès de chaleur et préserve l’intégrité des tissus rétiniens. Cette fonction de thermorégulation oculaire est encore peu connue du grand public, mais elle est déterminante pour la préservation d’une vision stable à long terme.
Dissipation de la chaleur générée par le métabolisme rétinien et l’absorption lumineuse
À chaque exposition à une source lumineuse intense (soleil, éclairage artificiel puissant), une partie de l’énergie non convertie en signal visuel est transformée en chaleur au niveau de la rétine. La choroïde reçoit cette chaleur et la dissipe grâce à la circulation sanguine, qui la redistribue vers le reste de l’organisme. On peut comparer ce mécanisme à celui d’un système de refroidissement d’ordinateur : le sang choroïdien joue le rôle du ventilateur qui empêche la « surchauffe » des composants sensibles.
Cette capacité de dissipation est particulièrement importante au niveau de la macula, zone exposée en permanence au flux lumineux central. Sans un refroidissement efficace, l’accumulation de chaleur pourrait induire des lésions thermiques des photorécepteurs, altérer la fonction de l’épithélium pigmentaire rétinien et accélérer les processus de dégénérescence. C’est l’une des raisons pour lesquelles le port de protections solaires adaptées (lunettes de soleil filtrant les UV et une partie de la lumière bleue) est recommandé pour préserver la santé choroïdo-rétinienne.
Mécanisme de thermorégulation par vasodilatation et vasoconstriction choroïdienne
La thermorégulation choroïdienne repose sur la capacité de ses vaisseaux à se dilater ou se contracter en fonction des besoins. En cas d’augmentation de la température locale ou de la charge métabolique, une vasodilatation choroïdienne permet d’accroître le débit sanguin et d’améliorer l’évacuation de la chaleur. À l’inverse, en situation de refroidissement ou de baisse de l’activité rétinienne, une vasoconstriction réduit ce débit. Ce mécanisme est en partie régulé par le système nerveux autonome, via l’innervation sympathique et parasympathique des artères et artérioles choroïdiennes.
Des études expérimentales ont montré que des variations significatives du flux sanguin choroïdien pouvaient survenir en quelques minutes seulement en réponse à des stimuli lumineux ou thermiques. Pour vous, cela se traduit par une capacité de l’œil à s’adapter rapidement à des conditions d’éclairage changeantes sans altérer la qualité de la vision. Lorsque ce mécanisme de vasomotricité est perturbé, certaines pathologies, comme la choriorétinopathie séreuse centrale, peuvent apparaître, associées à un dysfonctionnement de la régulation du flux choroïdien.
Protection contre les dommages thermiques induits par l’exposition prolongée à la lumière
À long terme, une exposition répétée à des sources lumineuses intenses peut favoriser la production de radicaux libres et le stress oxydatif au niveau rétinien. En limitant l’élévation de température, la choroïde contribue indirectement à réduire ces phénomènes délétères. Elle agit en synergie avec les pigments maculaires et les mélanocytes choroïdiens qui absorbent une partie du rayonnement, notamment la lumière bleue et la lumière diffuse parasite.
Cette fonction de « bouclier thermique » est particulièrement importante pour les personnes exposées professionnellement à des sources lumineuses intenses (soudeurs, professionnels de la scène, travailleurs en extérieur). Dans ces contextes, l’utilisation d’équipements de protection oculaire adaptés est indispensable pour ne pas dépasser les capacités de compensation de la choroïde. Vous vous demandez si vos yeux sont suffisamment protégés au travail ou en loisirs ? Un examen ophtalmologique complet, incluant parfois une imagerie choroïdienne, permet d’évaluer l’état de ce système de défense.
Rôle immunologique et barrière hémato-rétinienne externe de la choroïde
La choroïde n’est pas qu’une simple couche vasculaire passive. Elle participe activement à la défense immunitaire de l’œil et au maintien d’un micro-environnement stable autour de la rétine. En tant que composante de l’uvée postérieure, elle est impliquée dans de nombreux processus inflammatoires, mais contribue aussi à limiter les réponses immunes excessives grâce à des mécanismes de tolérance locale. L’ensemble formé par la choroïde, la membrane de Bruch et l’épithélium pigmentaire rétinien constitue la barrière hémato-rétinienne externe, essentielle pour filtrer les échanges entre la circulation systémique et la rétine.
Présence de mélanocytes choroïdiens et absorption de la lumière diffuse parasite
Les mélanocytes choroïdiens, riches en mélanine, jouent un double rôle optique et protecteur. En absorbant la lumière diffuse qui traverse la rétine, ils réduisent les réflexions internes et améliorent la netteté de l’image rétinienne, un peu comme un revêtement mat à l’intérieur d’un appareil photo. Cette absorption limite également la quantité de lumière parasite qui pourrait générer des phénomènes d’éblouissement ou de halos, en particulier en faible luminosité.
Sur le plan biologique, la mélanine possède aussi des propriétés antioxydantes, capables de piéger certains radicaux libres générés par l’irradiation lumineuse. La densité et la répartition de ces mélanocytes peuvent varier d’un individu à l’autre, et certaines tumeurs comme le mélanome choroïdien prennent justement naissance à partir de ces cellules pigmentées. En cas d’anomalie pigmentaire ou de lésion suspecte au fond d’œil, une imagerie ciblée de la choroïde permet de préciser le diagnostic et d’orienter la prise en charge.
Fonction de barrière sélective par l’épithélium pigmentaire rétinien adjacent
L’épithélium pigmentaire rétinien (EPR), intimement lié à la choroïde via la membrane de Bruch, constitue un élément clé de la barrière hémato-rétinienne externe. Ses jonctions serrées contrôlent de façon sélective le passage des molécules depuis la circulation choroïdienne vers la rétine neurosensorielle. Cette barrière protège les photorécepteurs de variations brutales de la composition sanguine, de toxines circulantes ou de pathogènes potentiels.
Ce filtrage rigoureux explique pourquoi certaines molécules thérapeutiques peinent à atteindre la rétine lorsqu’elles sont administrées par voie systémique, justifiant le recours à des injections intravitréennes pour contourner la barrière. Lorsque l’EPR est altéré (inflammations, dégénérescences, ruptures mécaniques), la perméabilité de cette barrière augmente, favorisant l’exsudation de liquide et de lipides dans et sous la rétine. Ce phénomène est à l’origine de complications majeures comme les œdèmes maculaires, les décollements séreux rétiniens et la formation de néovaisseaux choroïdiens pathologiques.
Infiltration lymphocytaire et réponse immune dans les uvéites choroïdiennes
En dépit de ses mécanismes de tolérance, la choroïde peut être le siège de réactions inflammatoires importantes, regroupées sous le terme d’uvéites postérieures ou choriorétinites. Dans ces situations, on observe une infiltration de lymphocytes, de macrophages et d’autres cellules immunitaires au sein du stroma choroïdien et parfois de la rétine adjacente. Ces épisodes inflammatoires peuvent être d’origine infectieuse (toxoplasmose, tuberculose, syphilis, etc.) ou auto-immune (sarcoïdose, maladies auto-immunes systémiques).
Cliniquement, les uvéites choroïdiennes se manifestent par une baisse de vision, des métamorphopsies ou des scotomes, et nécessitent un bilan étiologique approfondi. L’imagerie multimodale (angiographie à la fluorescéine, angiographie au vert d’indocyanine, OCT) permet de visualiser les foyers inflammatoires, les zones d’hypo- ou d’hyperperfusion choroïdienne, et de suivre la réponse au traitement. Une prise en charge rapide est essentielle pour limiter le risque de cicatrices choroïdiennes définitives, sources de déficits visuels permanents.
Pathologies choroïdiennes affectant la vision et leur diagnostic par imagerie multimodale
De nombreuses pathologies de la choroïde peuvent compromettre la vision, parfois de façon insidieuse. Qu’il s’agisse d’atteintes vasculaires, inflammatoires, dégénératives ou tumorales, leur point commun est de perturber la relation intime entre choroïde et rétine. L’essor de l’imagerie multimodale a profondément transformé le diagnostic de ces maladies, en permettant d’explorer de manière non invasive la structure et la fonction de la choroïde. Aujourd’hui, l’ophtalmologue dispose d’un arsenal d’examens complémentaires pour détecter précocement ces anomalies et adapter la stratégie thérapeutique.
Néovascularisation choroïdienne dans la dégénérescence maculaire liée à l’âge DMLA exsudative
La DMLA exsudative, ou néovasculaire, est caractérisée par l’apparition de néovaisseaux choroïdiens anormaux qui traversent la membrane de Bruch et l’EPR pour proliférer sous ou dans la rétine. Ces nouveaux vaisseaux, fragiles et perméables, laissent s’échapper du liquide et du sang, entraînant œdème maculaire, hémorragies et cicatrices fibrovasculaires. Sans traitement, l’évolution peut conduire en quelques mois à une perte sévère et irréversible de la vision centrale, rendant la lecture ou la conduite impossibles.
L’angiographie à la fluorescéine et au vert d’indocyanine permet de visualiser ces néovaisseaux choroïdiens et de différencier les principaux sous-types de DMLA exsudative. L’OCT, quant à elle, met en évidence l’œdème intra- ou sous-rétinien, les décollements de l’EPR et la structure des membranes néovasculaires. Grâce à ces techniques, il est possible de suivre de près l’activité de la maladie et d’évaluer la réponse aux traitements, notamment aux injections intravitréennes d’anti-VEGF.
Détection des tumeurs choroïdiennes mélanome uvéal par échographie et OCT-EDI
Le mélanome choroïdien, ou mélanome uvéal, est la tumeur maligne intraoculaire primitive la plus fréquente chez l’adulte. Il se développe à partir des mélanocytes choroïdiens et peut rester longtemps asymptomatique, n’être découvert qu’à l’occasion d’un examen de routine. Lorsqu’il devient volumineux, il peut provoquer des troubles visuels (déformation des lignes, baisse d’acuité, scotome) en raison de son retentissement sur la rétine et la macula.
Le diagnostic repose sur l’examen du fond d’œil, complété par une échographie oculaire qui précise la taille, l’épaisseur et la structure interne de la tumeur. L’OCT en mode EDI (Enhanced Depth Imaging) permet de visualiser les modifications choroïdiennes profondes et d’évaluer l’impact du mélanome sur les couches rétiniennes sus-jacentes. Dans certains cas, une angiographie ou une imagerie en autofluorescence peut être nécessaire pour affiner le bilan. Une détection précoce améliore les chances de préserver une fonction visuelle utile tout en limitant le risque de métastases.
Choriorétinopathie séreuse centrale et épaississement choroïdien pathologique visible en ICG
La choriorétinopathie séreuse centrale (CRSC) est une affection caractérisée par un décollement séreux de la rétine neurosensorielle au niveau maculaire, lié à une hyperperméabilité de la choroïde et de l’EPR. Elle touche préférentiellement l’adulte jeune ou d’âge moyen, souvent en contexte de stress, de personnalité de type A, ou chez les patients recevant des corticoïdes. Les symptômes incluent une vision floue, une micropsie (impression que les objets sont plus petits) et parfois une tache grise centrale.
L’angiographie au vert d’indocyanine (ICG) met en évidence un épaississement choroïdien et des zones d’hyperperméabilité vasculaire, décrites sous le terme de choroïde « pachychoroïde ». L’OCT montre le décollement séreux rétinien et parfois un décollement de l’EPR sous-jacent. La plupart des formes aiguës évoluent favorablement en quelques mois, mais les formes chroniques ou récidivantes peuvent laisser des séquelles visuelles. La compréhension du rôle central de la choroïde dans la CRSC a conduit au développement de traitements ciblant le flux choroïdien, comme la photothérapie dynamique à faible fluence.
Atrophie choroïdienne dans la myopie forte et amincissement visualisé par SS-OCT
Dans la myopie forte, l’allongement axial du globe oculaire entraîne un étirement des tuniques sclérale, choroïdienne et rétinienne. La choroïde s’amincit progressivement, en particulier au pôle postérieur, réduisant la réserve vasculaire et fragilisant la rétine sus-jacente. Cette atrophie choroïdienne est un facteur clé dans la survenue de complications telles que les néovaisseaux myopiques, les fissures laquées ou les atrophies choriorétiniennes patchy.
Les technologies de swept-source OCT (SS-OCT), grâce à leur longueur d’onde plus élevée, permettent de pénétrer plus profondément dans les tissus et d’obtenir une visualisation précise de la choroïde amincie chez ces patients. Le suivi régulier de l’épaisseur choroïdienne et de l’intégrité maculaire est recommandé chez les myopes forts, en particulier lorsque la longueur axiale dépasse 26 mm. Un dépistage précoce des complications permet de proposer des traitements ciblés (anti-VEGF pour les néovaisseaux myopiques) et de conseiller des adaptations de mode de vie visant à limiter la progression de la myopie.
Approches thérapeutiques ciblant la vascularisation et l’intégrité choroïdienne
La compréhension croissante du rôle de la choroïde dans de nombreuses maladies oculaires a conduit au développement de traitements spécifiquement dirigés contre ses vaisseaux et son environnement microstructural. Qu’il s’agisse de bloquer des néovaisseaux choroïdiens pathologiques, de moduler le flux sanguin ou de protéger les photorécepteurs des conséquences d’une ischémie choroïdienne, les approches thérapeutiques se diversifient rapidement. Vous vous demandez peut-être quelles sont concrètement ces options et dans quelles situations elles sont proposées ? Les principales stratégies sont détaillées ci-dessous.
Injections intravitréennes d’anti-VEGF ranibizumab et aflibercept pour néovaisseaux choroïdiens
Les injections intravitréennes d’anti-VEGF (facteur de croissance de l’endothélium vasculaire) représentent aujourd’hui le traitement de référence des néovaisseaux choroïdiens, qu’il s’agisse de DMLA exsudative, de néovaisseaux myopiques ou de certaines formes secondaires à des choriorétinites. Des molécules comme le ranibizumab et l’aflibercept neutralisent le VEGF, principal médiateur de l’angiogenèse et de la perméabilité vasculaire, réduisant ainsi les fuites de liquide et la progression des membranes néovasculaires.
Administrés directement dans la cavité vitréenne, ces médicaments atteignent rapidement la rétine et la choroïde, contournant la barrière hémato-rétinienne externe. Les schémas thérapeutiques varient (mensuels, treat and extend, pro re nata) en fonction de la pathologie, de l’activité des néovaisseaux et de la réponse individuelle. L’OCT est l’outil clé pour guider la fréquence des injections, en évaluant la présence d’œdème ou de liquide résiduel. Bien que ces traitements aient transformé le pronostic visuel de millions de patients dans le monde, ils nécessitent une surveillance rapprochée et une bonne adhésion au suivi.
Photocoagulation laser focale et photothérapie dynamique au vertéporfine
La photocoagulation laser focale, utilisée de manière plus limitée depuis l’avènement des anti-VEGF, reste indiquée pour certaines lésions choroïdiennes bien délimitées et extrafovéales (par exemple, certains néovaisseaux extra-maculaires ou des macroanévrismes). Le principe est de détruire les vaisseaux pathologiques par un impact thermique contrôlé, au prix toutefois d’une cicatrice rétinienne définitive sur la zone traitée.
La photothérapie dynamique (PDT) au vertéporfine constitue une alternative plus sélective dans certaines indications, notamment dans la CRSC chronique ou certains polypoïdes choroïdiens. Après injection intraveineuse du photosensibilisant (vertéporfine), la zone choroïdienne ciblée est exposée à un laser de faible énergie qui active le médicament uniquement dans les vaisseaux pathologiques, induisant leur occlusion. Cette approche permet de moduler le flux sanguin choroïdien local sans détruire totalement le tissu sus-jacent, limitant ainsi l’impact sur la fonction visuelle.
Thérapies émergentes par modulation du flux sanguin choroïdien et neuroprotection
De nouvelles pistes thérapeutiques visent à agir plus en amont sur la physiologie choroïdienne, en modulant le flux sanguin ou en protégeant les photorécepteurs des conséquences d’une souffrance vasculaire. Des molécules ciblant le système endothélial, la vasomotricité ou les voies de l’inflammation sont actuellement à l’étude, notamment dans les pathologies du spectre de la pachychoroïde et dans certaines formes de DMLA précoce. L’objectif est de restaurer un environnement choroïdien plus stable et de ralentir la progression des lésions avant l’apparition de complications irréversibles.
Parallèlement, des approches de neuroprotection rétinienne, incluant des agents antioxydants, des modulateurs de la microglie et des thérapies géniques, pourraient à l’avenir compléter la prise en charge des maladies choroïdiennes avancées. Certaines techniques de rééducation visuelle et d’adaptation des conditions d’éclairage, bien que non chirurgicales, participent aussi à limiter la charge métabolique et le stress sur la choroïde et la rétine. En pratique, discuter régulièrement avec votre ophtalmologue de l’évolution des connaissances et des essais cliniques en cours permet d’anticiper les innovations susceptibles d’améliorer la préservation de votre capital visuel.