La réfraction constitue l’un des phénomènes optiques les plus fondamentaux régissant notre perception visuelle. Chaque seconde, des millions de rayons lumineux subissent ce processus complexe dans nos yeux, permettant la formation d’images nettes sur la rétine. Cette déviation contrôlée de la lumière lors du passage entre différents milieux transparents détermine directement la qualité de notre vision et explique l’existence des défauts visuels qui affectent plus de 2,6 milliards de personnes dans le monde. Comprendre les mécanismes de la réfraction devient essentiel pour appréhender les innovations technologiques modernes en ophtalmologie et chirurgie réfractive.
Définition physique de la réfraction lumineuse selon la loi de Snell-Descartes
Phénomène de déviation des rayons lumineux aux interfaces optiques
La réfraction se caractérise par un changement de direction des rayons lumineux lorsqu’ils traversent l’interface entre deux milieux ayant des propriétés optiques distinctes. Ce phénomène résulte directement de la variation de vitesse de propagation de la lumière selon le milieu traversé. Contrairement à la simple réflexion où les rayons rebondissent sur une surface, la réfraction implique une pénétration dans le nouveau milieu avec une déviation angulaire spécifique.
L’intensité de cette déviation dépend de la différence entre les indices de réfraction des deux milieux concernés. Plus cette différence est importante, plus la déviation sera prononcée. Ce principe explique pourquoi une paille semble « cassée » dans un verre d’eau ou pourquoi les objets paraissent déformés lorsqu’on les observe à travers différents matériaux transparents.
Calcul de l’indice de réfraction et angle critique de réflexion totale
L’indice de réfraction d’un matériau se définit comme le rapport entre la vitesse de la lumière dans le vide (299 792 458 m/s) et sa vitesse dans le milieu considéré. Cette caractéristique fondamentale varie considérablement : l’air présente un indice proche de 1,00, l’eau atteint 1,33, tandis que certains verres optiques peuvent dépasser 1,90. Cette variation explique pourquoi la lumière ralentit et se dévie lors de son passage d’un milieu à l’autre.
L’angle critique représente la valeur limite au-delà de laquelle se produit la réflexion totale interne. Ce phénomène survient uniquement lorsque la lumière tente de passer d’un milieu dense vers un milieu moins dense. Le calcul s’effectue selon la formule : θc = arcsin(n₂/n₁), où n₁ et n₂ représentent respectivement les indices des milieux dense et moins dense. Cette propriété trouve des applications cruciales dans les fibres optiques et certains systèmes de correction visuelle.
Différences entre réfraction, réflexion et diffraction optique
Ces trois phénomènes optiques fondamentaux se distinguent par leurs mécanismes d’interaction avec la matière. La réflexion correspond au « rebond » de la lumière sur une surface, respectant la loi selon laquelle l’angle d’incidence égale l’angle de réflexion. La diffraction, quant à elle, décrit la déviation de la lumière autour d’obstacles ou à travers des ouvertures de dimensions comparables à sa longueur d’onde.
La réfraction se différencie
La réfraction se différencie de ces deux phénomènes par le fait qu’elle implique un changement de milieu, donc un changement de vitesse de propagation. Lorsqu’un rayon lumineux pénètre dans un matériau plus ou moins dense optiquement, sa trajectoire est « cassée » selon des lois prévisibles. En pratique, tout système optique combinant lentilles, prismes ou surfaces courbes exploite simultanément réflexion, réfraction et parfois diffraction. Comprendre ces différences permet d’expliquer pourquoi un miroir renvoie simplement une image, tandis qu’une lentille la grossit ou la réduit en jouant sur la réfraction de la lumière.
Applications de la loi n₁sinθ₁ = n₂sinθ₂ en optique géométrique
La loi de Snell-Descartes, exprimée par la relation n₁ × sin(θ₁) = n₂ × sin(θ₂), constitue la base de l’optique géométrique moderne. Elle permet de prédire avec précision la trajectoire d’un rayon lumineux lorsqu’il traverse une interface plane ou courbe, qu’il s’agisse d’une simple vitre, d’une lentille de lunettes ou de la cornée de l’œil. En connaissant les indices de réfraction des milieux et l’angle d’incidence, on peut calculer l’angle de réfraction et donc la position du point focal.
Cette loi est utilisée quotidiennement pour concevoir des lentilles correctrices, des objectifs photographiques, des microscopes ou encore des instruments chirurgicaux. Dans le domaine de la vision, les ingénieurs opticiens s’appuient sur ces équations pour déterminer la puissance dioptrique nécessaire afin de ramener le foyer de l’œil exactement sur la rétine. Sans cette relation mathématique simple en apparence, les calculs de chirurgie réfractive personnalisée seraient impossibles.
On peut comparer cette loi de réfraction à un « GPS de la lumière » : elle indique précisément à quel angle les rayons vont être déviés lorsqu’ils passent d’un milieu à un autre. En multipliant ces calculs pour chaque surface d’un système optique complexe, l’opticien construit un parcours complet de la lumière, depuis la source jusqu’à l’image finale. C’est cette maîtrise des trajectoires lumineuses qui permet aujourd’hui d’obtenir des images nettes, contrastées et quasiment exemptes d’aberrations.
Mécanismes de réfraction dans l’anatomie oculaire humaine
Réfraction cornéenne et puissance dioptrique de 43 dioptries
La cornée constitue le principal élément réfractif de l’œil humain, avec une puissance d’environ 42 à 44 dioptries selon les individus. Sa forme en coupole et son indice de réfraction d’environ 1,376 créent une interface très marquée entre l’air (indice proche de 1) et le tissu cornéen, ce qui induit une forte déviation des rayons lumineux. C’est à ce niveau que se produit la majeure partie de la réfraction nécessaire pour focaliser l’image sur la rétine.
Pour que cette réfraction cornéenne soit efficace, plusieurs conditions doivent être réunies. Le film lacrymal doit rester régulier et homogène afin de lisser les micro-irégularités de surface, un peu comme une fine couche de vernis sur un verre optique. La transparence cornéenne doit également être parfaite : toute opacification (cicatrice, œdème, inflammation) perturbe la trajectoire des rayons lumineux et dégrade la qualité visuelle. De petites variations de courbure, de l’ordre de quelques dixièmes de millimètre, suffisent déjà à créer de la myopie, de l’hypermétropie ou de l’astigmatisme.
Les techniques de chirurgie réfractive au laser, comme le LASIK ou le PKR, agissent précisément sur cette puissance cornéenne. En remodelant la courbure de la cornée micromètre par micromètre, le chirurgien modifie la façon dont la lumière est réfractée à l’entrée de l’œil. Vous pouvez imaginer la cornée comme la « grande lentille fixe » de l’appareil photo oculaire : en ajustant très légèrement sa courbure, on déplace le point de focalisation et l’on corrige les défauts de réfraction.
Cristallin et accommodation : variation de 15 à 20 dioptries
Le cristallin est la seconde grande structure réfringente de l’œil, avec une puissance moyenne de 18 à 20 dioptries chez l’adulte jeune. Contrairement à la cornée, sa puissance n’est pas fixe : il peut se bomber ou s’aplatir sous l’action du muscle ciliaire, modifiant ainsi sa courbure et donc son pouvoir de réfraction. Ce phénomène, appelé accommodation, permet de passer en quelques fractions de seconde de la vision de loin à la vision de près.
Chez l’enfant et le jeune adulte, l’amplitude accommodative peut atteindre 15 dioptries ou plus, offrant une large latitude de mise au point. On peut comparer le cristallin à l’objectif autofocus d’un appareil photo, qui ajuste en continu sa focale pour maintenir l’image nette, que le sujet soit à quelques centimètres ou à l’infini. Avec l’âge, cependant, le cristallin se sclérose et perd progressivement son élasticité, ce qui réduit sa capacité de déformation et entraîne la presbytie.
D’un point de vue optique, le cristallin possède un indice de réfraction non homogène, légèrement plus élevé au centre qu’en périphérie. Ce gradient d’indice améliore la qualité de la réfraction interne et limite certaines aberrations. Dans les chirurgies de cataracte modernes, les implants intraoculaires tentent de reproduire au mieux ces caractéristiques réfractives pour restaurer une vision nette, parfois même en intégrant des profils multifocaux ou à profondeur de champ étendue.
Humeur aqueuse et corps vitré : milieux réfringents intraoculaires
Entre la cornée et le cristallin, puis entre le cristallin et la rétine, la lumière traverse deux milieux parfaitement transparents : l’humeur aqueuse et le corps vitré. Leur indice de réfraction, très proche de celui de l’eau (environ 1,336), participe de manière modérée à la puissance réfractive globale de l’œil. Leur rôle principal reste de maintenir la forme du globe oculaire et d’assurer la nutrition des structures avasculaires comme la cornée profonde et le cristallin.
L’humeur aqueuse, continuellement renouvelée par le corps ciliaire, remplit les chambres antérieure et postérieure. Sa quantité conditionne la pression intraoculaire, mais également la position relative de la cornée, de l’iris et du cristallin, éléments clés du système réfractif. Le corps vitré, gel translucide occupant environ 80 % du volume intraoculaire, assure quant à lui la stabilité mécanique du segment postérieur et sert de « milieu de transmission » homogène pour les rayons lumineux en direction de la rétine.
Des anomalies de ces milieux peuvent perturber la réfraction. Un déplacement du cristallin lié à une variation de volume de l’humeur aqueuse, des opacités du vitré ou encore un hémorragie intravitréenne affectent la quantité et la trajectoire de la lumière parvenant à la macula. Même si leur pouvoir réfringent est faible comparé à celui de la cornée et du cristallin, ces milieux intraoculaires doivent rester transparents et stables pour garantir une bonne qualité d’image rétinienne.
Formation de l’image rétinienne par convergence des rayons lumineux
Au terme de ce parcours à travers les différents milieux réfractifs, les rayons lumineux doivent converger précisément sur la rétine, et plus particulièrement sur la macula. Dans un œil emmétrope (sans défaut de réfraction), la puissance totale de l’ensemble cornée-cristallin-vitré, d’environ 60 dioptries, est parfaitement adaptée à la longueur axiale du globe (en moyenne 23 à 24 mm). Le point focal se situe alors sur les photorécepteurs, produisant une image nette.
On peut imaginer la rétine comme le capteur d’un appareil photo numérique, recevant une image déjà mise au point par l’optique située en avant. Si la réfraction est trop forte ou trop faible par rapport à la longueur de l’œil, l’image se forme en avant ou en arrière de la rétine, entraînant myopie ou hypermétropie. Le rôle des lunettes, des lentilles de contact ou de la chirurgie réfractive est précisément de réajuster cette convergence des rayons lumineux pour « ramener » le foyer sur la rétine.
Une fois l’image focalisée, la lumière est convertie en signaux électriques par les photorécepteurs (cônes et bâtonnets), puis transmise au cerveau via le nerf optique. La qualité finale de la vision dépend donc à la fois de la précision de la réfraction optique et du bon fonctionnement du système nerveux visuel. C’est pourquoi certaines pathologies, comme la dégénérescence maculaire liée à l’âge (DMLA), altèrent la vision malgré une réfraction parfaitement corrigée.
Défauts réfractifs et pathologies visuelles associées
Myopie axile et myopie d’indice : mécanismes de défocalisation
La myopie est le défaut de réfraction le plus répandu dans le monde, avec une prévalence qui dépasse déjà 30 % de la population adulte dans de nombreux pays. Dans un œil myope, les rayons lumineux se focalisent en avant de la rétine en vision de loin, entraînant une image floue des objets éloignés. Deux grands mécanismes peuvent expliquer cette défocalisation : la myopie axile et la myopie d’indice.
La myopie axile correspond à un allongement excessif du globe oculaire, généralement supérieur à 24 mm. La puissance optique de l’œil reste normale, mais la « distance écran » est trop longue, comme si l’on éloignait le capteur d’un appareil photo sans modifier l’objectif. C’est la forme la plus fréquente, souvent influencée par des facteurs génétiques et environnementaux (travail prolongé de près, faible exposition à la lumière naturelle).
La myopie d’indice, plus rare, résulte d’une augmentation de l’indice de réfraction du cristallin, par exemple lors du vieillissement ou de certaines pathologies comme la cataracte nucléaire ou le diabète mal contrôlé. Dans ce cas, la « force » de la lentille interne augmente, focalisant la lumière trop tôt, même si la longueur de l’œil est normale. Pour vous, ces distinctions ne changent pas la sensation visuelle (vision floue de loin, nette de près sans correction), mais elles orientent le choix des stratégies de prévention et de correction.
Hypermétropie et presbytie : insuffisance accommodative du cristallin
L’hypermétropie se caractérise par une convergence insuffisante des rayons lumineux, qui tendent à se focaliser en arrière de la rétine si l’œil n’accommode pas. Elle peut être liée à un globe oculaire trop court ou à une puissance optique globale trop faible. Chez le jeune hypermétrope, le cristallin compense souvent ce déficit en augmentant en permanence son accommodation, ce qui permet de maintenir une vision de loin acceptable au prix d’un effort musculaire chronique.
Cet effort accommodatif permanent peut se traduire par des maux de tête, une fatigue oculaire ou des difficultés de concentration en fin de journée. En vision de près, l’hypermétrope non corrigé est rapidement gêné, car il doit fournir un effort d’accommodation supplémentaire, venant s’ajouter à celui déjà mobilisé pour voir de loin. C’est pourquoi une hypermétropie même modérée mérite souvent une correction, surtout chez l’enfant et le jeune adulte.
La presbytie, elle, n’est pas un défaut de réfraction au sens strict, mais une conséquence inéluctable du vieillissement du cristallin. À partir de 40-45 ans, l’élasticité du cristallin diminue, l’amplitude accommodative se réduit progressivement de 15 dioptries chez l’enfant à presque zéro vers 55 ans. Résultat : la réfraction de base reste correcte pour la vision de loin, mais l’œil ne parvient plus à augmenter sa puissance pour la vision de près. C’est la raison pour laquelle vous devez éloigner les textes ou recourir à des lunettes de lecture.
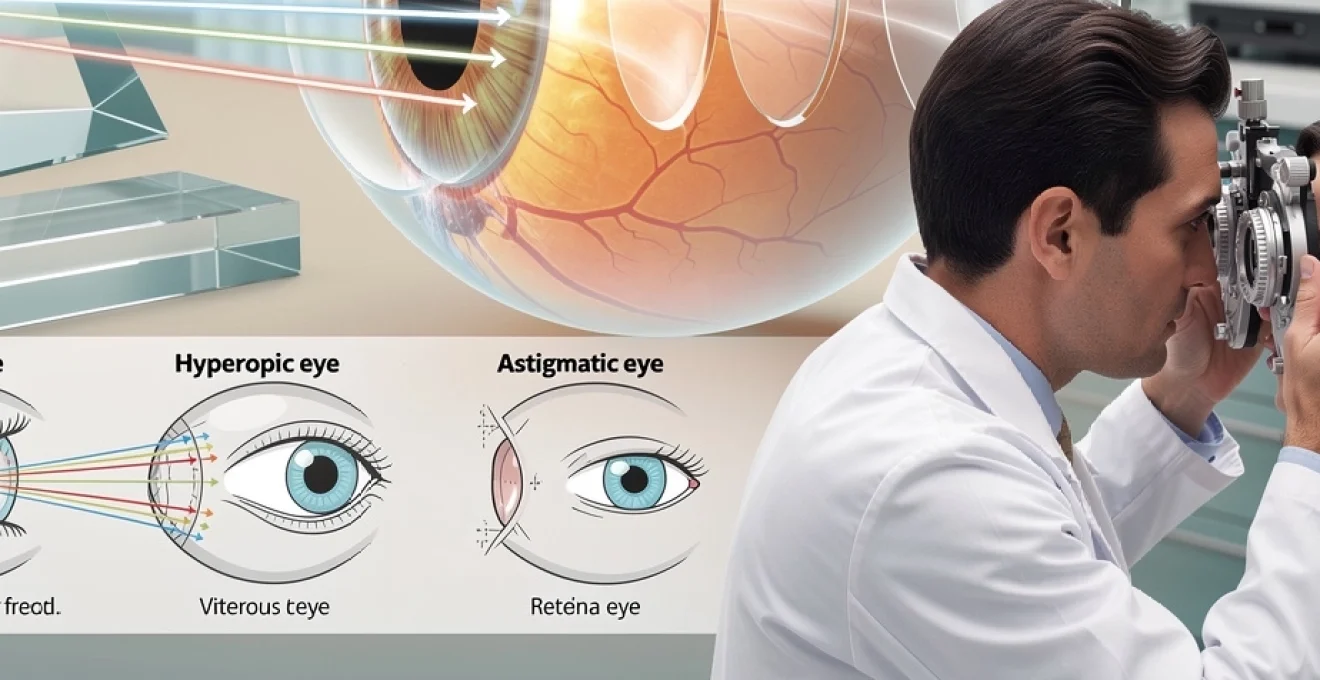
Astigmatisme cornéen et cristallinien : déformation des courbures optiques
L’astigmatisme est un défaut de réfraction lié à une asymétrie des courbures de la cornée ou du cristallin. Au lieu d’être parfaitement sphérique, la surface réfringente présente des rayons de courbure différents selon les méridiens, un peu comme un ballon de rugby plutôt qu’un ballon de football. Les rayons lumineux ne convergent alors pas en un seul point focal, mais en plusieurs lignes focales distinctes, générant une image déformée ou étirée.
L’astigmatisme cornéen est de loin le plus fréquent et peut être régulier (bien aligné sur deux méridiens perpendiculaires) ou irrégulier (courbures anarchiques, comme dans le kératocône). L’astigmatisme cristallinien est plus discret mais peut se combiner à celui de la cornée, parfois en le compensant partiellement. Cliniquement, l’astigmate décrit souvent une vision brouillée à toutes les distances, avec une difficulté particulière à lire les lettres fines ou les contrastes faibles.
La correction de l’astigmatisme repose sur des verres ou des lentilles toriques, dont la puissance varie selon l’axe pour compenser l’asymétrie des courbures oculaires. En chirurgie réfractive au laser, le profil d’ablation est personnalisé pour remodeler la cornée en forme plus régulière. Pour les formes irrégulières sévères, comme le kératocône avancé, des lentilles rigides perméables au gaz ou des greffes de cornée peuvent être nécessaires afin de restaurer une réfraction plus stable.
Anisométropie et amblyopie : conséquences des asymétries réfractives
L’anisométropie désigne une différence significative de réfraction entre les deux yeux, par exemple une myopie marquée à droite et quasi inexistante à gauche. Lorsque cet écart dépasse 2 à 3 dioptries, le cerveau a du mal à fusionner les deux images de netteté différente. Chez l’adulte, cela peut induire une gêne visuelle, des maux de tête ou une mauvaise perception du relief. Chez l’enfant, les conséquences peuvent être beaucoup plus graves.
En effet, si un œil reçoit en permanence une image floue tandis que l’autre voit net, le cerveau va progressivement « ignorer » le signal du mauvais œil. Ce phénomène, appelé amblyopie (ou « œil paresseux »), entraîne une baisse durable de l’acuité visuelle, parfois irréversible si la situation n’est pas corrigée suffisamment tôt. L’amblyopie d’origine réfractive est l’une des principales causes de mauvaise vision évitable chez l’enfant.
C’est pourquoi un dépistage précoce des anomalies de réfraction est essentiel, idéalement avant l’âge de 4 à 6 ans. Une correction adaptée (lunettes, parfois patch sur l’œil dominant pour stimuler l’œil amblyope) permet souvent de récupérer une grande partie du potentiel visuel. Pour les parents, un signe d’alerte simple est toute asymétrie dans la façon dont l’enfant utilise ses yeux : se rapprocher excessivement d’un écran, tourner la tête pour regarder, cligner ou plisser un seul œil sont des comportements qui doivent amener à consulter.
Technologies de correction réfractive moderne
Les progrès de la correction réfractive au cours des dernières décennies ont profondément transformé la prise en charge de la myopie, de l’hypermétropie et de l’astigmatisme. Au-delà des lunettes et des lentilles de contact classiques, un large éventail de techniques chirurgicales et de dispositifs spécialisés permet aujourd’hui d’agir directement sur la réfraction de l’œil. Le choix de la méthode dépend du type de défaut, de son importance, de l’âge et du mode de vie de chaque patient.
Les techniques au laser de surface (PKR, Trans-PRK) et les procédures avec volet cornéen (LASIK, SMILE) modifient la courbure de la cornée pour ajuster sa puissance réfractive. Ces interventions sont très précises, souvent prévisibles à 0,25 dioptrie près, et permettent de traiter des myopies allant jusqu’à -10 dioptries, des hypermétropies modérées et des astigmatismes complexes. Les profils d’ablation peuvent être standardisés ou personnalisés sur la base d’une analyse du front d’onde (wavefront-guided), visant à réduire les aberrations optiques de haut degré.
Lorsque les défauts réfractifs sont trop importants ou que la cornée est trop fine pour supporter une ablation laser, les implants intraoculaires phaques (tels que les lentilles Visian ICL ou Artisan) constituent une alternative intéressante. Placés devant le cristallin naturel, ils ajoutent une puissance optique sans altérer la structure cornéenne ni l’accommodation. Ils sont particulièrement utiles pour les myopies fortes (jusqu’à -18 dioptries) et offrent l’avantage d’être potentiellement réversibles.
Pour les presbytes et les patients atteints de cataracte, la chirurgie du cristallin avec implantation de lentilles intraoculaires multifocales, toriques ou à profondeur de champ étendue permet de corriger à la fois la vision de loin, de près et l’astigmatisme. L’orthokératologie nocturne, quant à elle, propose une approche non chirurgicale : des lentilles rigides spéciales remodelent temporairement la cornée pendant le sommeil, offrant une bonne vision sans correction pendant la journée, tout en ralentissant la progression de la myopie chez l’enfant et l’adolescent.
Mesure précise des erreurs réfractives par autoréfractométrie
Avant toute correction, la mesure exacte du défaut de réfraction est une étape incontournable. L’autoréfractométrie est aujourd’hui la méthode de référence pour obtenir une première estimation objective et rapide de la myopie, de l’hypermétropie et de l’astigmatisme. L’appareil envoie un faisceau infrarouge vers la rétine et analyse le retour de ce signal pour calculer automatiquement la puissance optique de l’œil dans plusieurs axes.
Cette mesure objective présente plusieurs avantages : elle est non invasive, reproductible et réalisable en quelques secondes, même chez les enfants ou les patients peu coopérants. Cependant, comme tout outil automatisé, elle peut être influencée par l’accommodation involontaire, surtout chez les sujets jeunes. C’est pourquoi les résultats de l’autoréfractomètre servent de base de départ, mais doivent toujours être complétés par une réfraction subjective réalisée par un professionnel.
Lors de cette seconde étape, l’ophtalmologiste ou l’optométriste affine la correction en présentant différents verres devant chaque œil et en évaluant la perception visuelle du patient. Des techniques de « brouillage » visent à neutraliser l’accommodation parasite, par exemple en surcorrigeant temporairement en positif. Chez l’enfant et dans certaines situations particulières, un collyre cycloplégique est utilisé pour paralyser l’accommodation, révélant ainsi la véritable réfraction de repos de l’œil.
Les technologies d’analyse du front d’onde (aberrométrie) complètent ces mesures classiques en quantifiant les aberrations optiques de haut degré, non corrigibles par de simples verres sphéro-cylindriques. Associées à l’intelligence artificielle, ces données permettent désormais de prédire la réfraction subjective à partir de mesures objectives complexes et d’optimiser encore la précision des traitements laser. En pratique, vous bénéficiez ainsi d’une correction de plus en plus personnalisée, adaptée non seulement à vos dioptries mais aussi à la « signature optique » complète de vos yeux.
Applications industrielles et biomédiales de la réfraction optique
Si la réfraction est au cœur de la vision humaine, elle joue également un rôle majeur dans de nombreux domaines technologiques et biomédicaux. Dans les télécommunications, les fibres optiques exploitent la réflexion totale interne pour guider la lumière sur des dizaines ou des milliers de kilomètres avec des pertes minimales. Cette performance repose sur un contrôle très fin des indices de réfraction du cœur et de la gaine de la fibre, qui garantissent la confinement du signal lumineux.
En imagerie scientifique et médicale, la maîtrise de la réfraction permet de concevoir des microscopes, endoscopes et objectifs à très haute résolution. Les verres à dispersion contrôlée et les lentilles asphériques corrigent les aberrations chromatiques et sphériques, offrant des images nettes du niveau cellulaire jusqu’aux grandes structures anatomiques. Les endoscopes souples, par exemple, utilisent des faisceaux de fibres optiques pour transmettre à la fois la lumière d’éclairage et l’image, rendant possibles des explorations non invasives du tube digestif, des voies respiratoires ou des articulations.
Dans l’industrie des écrans et de l’affichage, des traitements antireflets multicouches reposant sur la manipulation des indices de réfraction améliorent la transmission lumineuse et réduisent les reflets parasites. En choisissant précisément l’épaisseur et l’indice de chaque couche, les ingénieurs créent des interférences constructives pour les longueurs d’onde utiles et destructives pour celles responsables des reflets. Le résultat pour vous : des écrans plus lisibles en plein soleil et des objectifs photo offrant un meilleur contraste.
La microscopie avancée, enfin, exploite les variations d’indice de réfraction au sein des tissus biologiques pour générer du contraste sans marquage, grâce à des techniques comme le contraste de phase ou l’interférence différentielle. Des huiles d’immersion à indice élevé permettent d’augmenter l’ouverture numérique des objectifs, améliorant considérablement la résolution et la finesse des détails observables. Qu’il s’agisse d’examiner la cornée au microscope confocal ou de suivre la progression d’une cellule cancéreuse, la réfraction de la lumière demeure l’outil discret mais indispensable qui rend ces observations possibles.