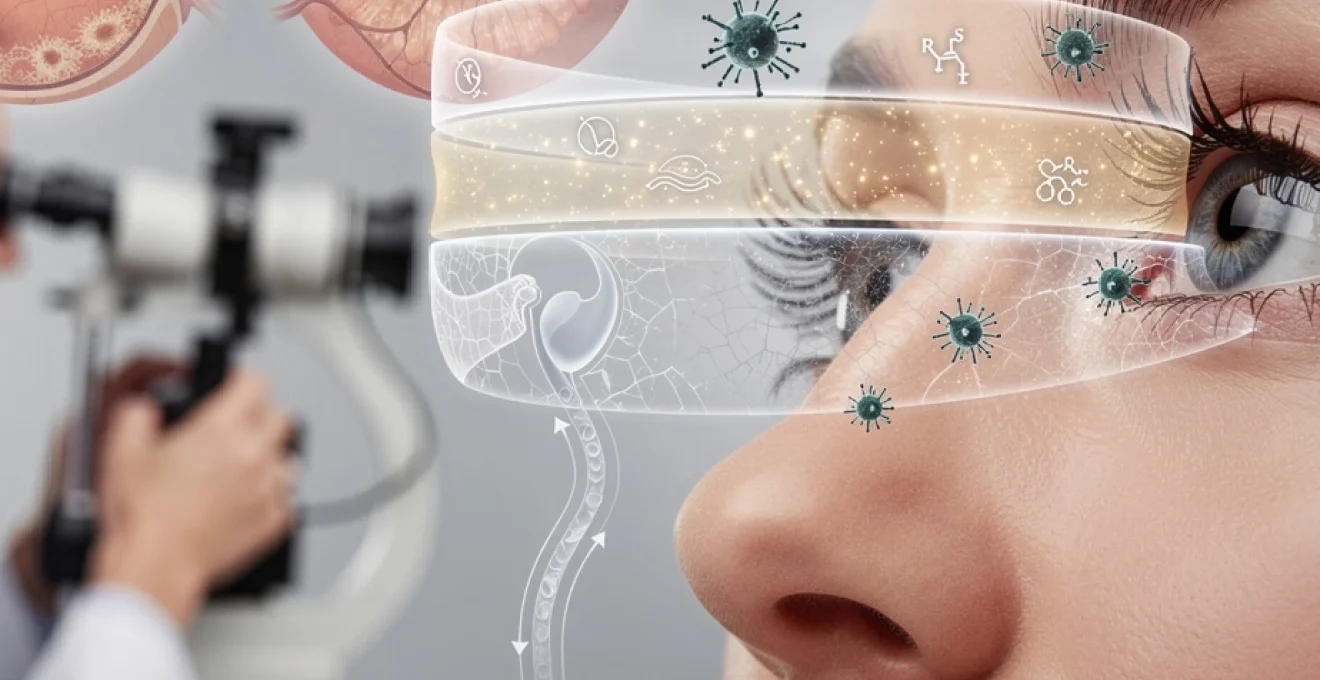
Les larmes constituent bien plus qu’une simple manifestation émotionnelle : elles représentent un système de défense et d’hydratation d’une sophistication remarquable. Chaque jour, vos glandes lacrymales produisent entre 5 et 7 microlitres de liquide par minute, formant un film protecteur qui recouvre la surface de votre cornée. Cette fine pellicule, invisible à l’œil nu, assume des fonctions vitales pour votre vision et la santé de vos yeux. Sans ce système lacrymal performant, votre cornée s’assécherait rapidement, compromettant non seulement votre confort visuel mais également votre capacité à voir distinctement. La compréhension de ce mécanisme complexe permet d’appréhender les pathologies oculaires liées à son dysfonctionnement et d’identifier les solutions thérapeutiques appropriées.
Anatomie et physiologie du film lacrymal : structure en trois couches
Le film lacrymal qui recouvre votre cornée présente une architecture stratifiée d’une précision remarquable. Cette organisation en trois couches distinctes garantit une protection optimale de la surface oculaire. Chaque strate possède des propriétés physico-chimiques spécifiques et remplit des fonctions complémentaires essentielles à la stabilité de l’ensemble. L’épaisseur totale du film lacrymal n’excède pas 7 à 10 micromètres, pourtant cette fine pellicule assure la protection de votre œil contre les agressions extérieures tout en maintenant une surface optique parfaitement lisse.
La couche lipidique externe : production par les glandes de meibomius
La phase lipidique constitue la couche superficielle du film lacrymal et représente environ 10% de son épaisseur totale. Les glandes de Meibomius, situées dans l’épaisseur des paupières supérieures et inférieures, sécrètent ce film gras composé principalement de cholestérol, de triglycérides et d’acides gras libres. Cette barrière lipidique remplit une fonction cruciale : elle ralentit considérablement l’évaporation de la couche aqueuse sous-jacente. Sans cette protection, le taux d’évaporation du liquide lacrymal augmenterait de façon exponentielle, provoquant une sécheresse oculaire sévère en quelques secondes seulement.
La couche aqueuse intermédiaire : sécrétion par les glandes lacrymales principales et accessoires
La phase aqueuse représente 90% du volume total du film lacrymal. Elle est sécrétée par les glandes lacrymales principales, localisées dans l’orbite au-dessus de la paupière supérieure, ainsi que par les glandes lacrymales accessoires de Krause et Wolfring. Cette couche contient une concentration importante d’oxygène dissous, indispensable au métabolisme de l’épithélium cornéen qui ne possède pas de vascularisation propre. Elle véhicule également des nutriments essentiels tels que le glucose, ainsi que diverses enzymes antibactériennes qui constituent la première ligne de défense contre les agents pathogènes. La composition électrolytique de cette phase aqueuse, riche en sodium, potassium et chlorure, maintient un équilibre osmotique précis avec les cellules épithéliales cornéennes.
La couche mucinique interne : rôle des cellules caliciformes conjonctivales
La couche mucinique forme l’interface entre le film lacrymal et la surface oculaire. Les cellules caliciformes, dispersées dans la
conjonctive, synthétisent et sécrètent des mucines, des glycoprotéines qui confèrent au film lacrymal sa viscosité et surtout son adhérence à la cornée. Cette couche mucinique transforme la surface naturellement hydrophobe de la cornée en une interface hydrophile, permettant à la phase aqueuse de s’étaler de manière homogène. En cas de déficit en mucines ou de diminution du nombre de cellules caliciformes, le film lacrymal devient instable : il se rompt par endroits, laissant apparaître des zones sèches responsables de brûlures, de picotements et de troubles de la vision. C’est l’une des raisons pour lesquelles certaines maladies de la conjonctive ou des inflammations chroniques favorisent le syndrome de l’œil sec.
Composition biochimique du film lacrymal : lysozyme, lactoferrine et immunoglobulines
Au-delà de son organisation en trois couches, le film lacrymal se distingue par une composition biochimique particulièrement riche. On y retrouve non seulement de l’eau et des électrolytes, mais aussi des protéines spécifiques telles que le lysozyme, la lactoferrine, des immunoglobulines (notamment IgA sécrétoires), ainsi que la lipocaline lacrymale. Ces molécules assurent une véritable fonction de « bouclier immunitaire » à la surface oculaire, en neutralisant ou en éliminant les agents pathogènes avant qu’ils ne puissent coloniser la cornée. On estime que les protéines représentent environ 6 à 8 g/L du film lacrymal, un taux suffisamment élevé pour garantir une protection continue sans gêner la transparence optique.
Le lysozyme est l’enzyme la plus abondante des larmes humaines, représentant jusqu’à 20 à 30 % de la fraction protéique totale. La lactoferrine, quant à elle, se situe autour de 2 g/L et joue un rôle clé dans la régulation de la flore microbienne commensale. Les IgA sécrétoires forment un filet immunitaire spécifique, capable de reconnaître des antigènes précis et de prévenir l’adhésion de bactéries et de virus à l’épithélium cornéen. L’équilibre entre ces différents composants est essentiel : une diminution de la concentration en lactoferrine ou en IgA, fréquemment observée dans les formes avancées de sécheresse oculaire, est corrélée à une augmentation du risque d’infection et d’inflammation chronique.
Mécanismes de protection antimicrobienne et immunologique des larmes
Le film lacrymal agit comme une première ligne de défense, à la fois mécanique, chimique et immunologique. À chaque clignement, les larmes balayent la surface oculaire, emportant avec elles poussières, allergènes et micro-organismes. Mais ce simple rinçage ne suffirait pas sans l’arsenal moléculaire contenu dans le liquide lacrymal. Les larmes combinent ainsi plusieurs mécanismes complémentaires : destruction directe des bactéries, privation de nutriments indispensables à leur croissance, blocage de leur adhésion à la cornée et modulation de la réponse inflammatoire locale. C’est cette synergie qui explique pourquoi, malgré un contact permanent avec l’air extérieur, la cornée reste étonnamment peu sujette aux infections chez un sujet sain.
Action enzymatique du lysozyme contre les pathogènes bactériens
Le lysozyme est une enzyme capable de dégrader la paroi de nombreuses bactéries, en particulier les bactéries Gram positives. Il agit en hydrolysant les liaisons du peptidoglycane, composant majeur de l’enveloppe bactérienne, ce qui entraîne la lyse et la mort de ces micro-organismes. Présent en forte concentration dans les larmes, il exerce une activité bactéricides continue, même lorsque nous ne percevons pas de larmes apparentes. On peut le comparer à un « ciseau moléculaire » qui fragilise en permanence les structures microbiennes tentant d’adhérer à la surface oculaire.
Dans le contexte du syndrome de l’œil sec, plusieurs études ont montré une diminution significative de l’activité du lysozyme, soit par baisse de sa concentration, soit par altération de sa fonction. Cette réduction de l’effet protecteur facilite la colonisation bactérienne et favorise les surinfections, notamment chez les porteurs de lentilles de contact ou les patients présentant une blépharite chronique. C’est l’une des raisons pour lesquelles une prise en charge précoce des troubles du film lacrymal est essentielle pour prévenir les complications infectieuses.
Fonction de la lactoferrine dans la chélation du fer et l’inhibition microbienne
La lactoferrine est une glycoprotéine aux propriétés à la fois antimicrobiennes, antivirales et anti-inflammatoires. Son principal mode d’action repose sur la capacité à fixer le fer libre présent dans les larmes et sur la surface oculaire. Or, de nombreuses bactéries ont impérativement besoin de ce fer pour se multiplier. En « capturant » ce métal, la lactoferrine prive les micro-organismes d’un nutriment essentiel, ce qui freine leur croissance et limite leur virulence. On peut l’assimiler à un « piège à fer » rendant l’environnement lacrymal hostile aux agents pathogènes.
Au-delà de cette chélation du fer, la lactoferrine interagit également avec certaines structures de la membrane bactérienne, renforçant l’effet du lysozyme et des immunoglobulines. Dans les formes modérées à sévères de sécheresse oculaire, le dosage de la lactoferrine lacrymale tend à diminuer, corrélé à une majoration de l’inflammation de surface. C’est pourquoi certains laboratoires explorent aujourd’hui des collyres enrichis en lactoferrine ou en protéines apparentées, dans le but de restaurer une défense antimicrobienne efficace lorsque le film lacrymal est appauvri.
Présence d’immunoglobulines IgA sécrétoires dans la défense oculaire
Les immunoglobulines A sécrétoires (IgA-s) constituent le principal anticorps des sécrétions muqueuses, y compris des larmes. Leur rôle est d’identifier et de neutraliser les agents pathogènes (bactéries, virus, champignons) avant qu’ils ne pénètrent les tissus. Les IgA-s se lient aux antigènes présents à la surface de ces micro-organismes, formant des complexes qui sont ensuite éliminés par le flux lacrymal. Elles empêchent ainsi l’adhérence des pathogènes à l’épithélium cornéen et conjonctival, première étape indispensable à toute infection.
Un aspect particulièrement intéressant est que ces IgA-s reflètent l’histoire immunitaire de l’individu : elles se développent en réponse aux agents rencontrés au cours de la vie et peuvent donc offrir une protection ciblée contre les pathogènes les plus fréquents dans l’environnement de chacun. En cas de déficit immunitaire, de syndrome de Sjögren ou d’autres pathologies auto-immunes, la quantité et la qualité des immunoglobulines lacrymales peuvent être altérées. Cela contribue à expliquer pourquoi ces patients présentent beaucoup plus souvent des kératoconjonctivites récidivantes et des inflammations chroniques de la surface oculaire.
Activité de la lipocaline lacrymale et élimination des agents infectieux
La lipocaline lacrymale est une autre protéine clé du film lacrymal, longtemps sous-estimée. Elle a la capacité de lier des molécules hydrophobes, notamment certains lipides et métabolites bactériens, facilitant ainsi leur solubilisation et leur évacuation via les voies lacrymales. On peut la comparer à un « camion-benne moléculaire » qui collecte les déchets lipidiques et les sous-produits de l’activité microbienne, empêchant leur accumulation toxique sur la surface de l’œil. En outre, la lipocaline intervient dans la stabilisation de la couche lipidique en modulant la tension de surface, ce qui contribue indirectement à réduire l’évaporation des larmes.
Des travaux récents suggèrent que les variations de concentration et de structure de la lipocaline pourraient être impliquées dans certaines formes de sécheresse oculaire évaporative, en lien avec la dysfonction des glandes de Meibomius. Lorsque la qualité de la phase lipidique se dégrade, la lipocaline ne parvient plus à compenser ces altérations, ce qui favorise l’instabilité du film lacrymal et la rupture prématurée de la pellicule précornéenne. Vous voyez à quel point chaque composant du film lacrymal joue un rôle précis dans la protection antimicrobienne de l’œil ?
Régulation de l’osmolarité et maintien de l’homéostasie cornéenne
Outre ses fonctions mécaniques et immunitaires, le film lacrymal est un régulateur fin de l’osmolarité à la surface de l’œil. L’osmolarité correspond à la concentration totale en particules dissoutes (ions, petites molécules) dans un liquide. Pour que les cellules épithéliales cornéennes restent en bonne santé, cette concentration doit être maintenue dans une fourchette étroite. Un film lacrymal trop concentré (hyperosmolaire) favorise la déshydratation des cellules, déclenche une cascade inflammatoire et participe directement au développement de la sécheresse oculaire. À l’inverse, un film trop dilué perturbe la fonction de barrière et la transparence optique.
Équilibre électrolytique du film lacrymal : concentrations en sodium et potassium
Le film lacrymal contient des électrolytes en proportions très précises, principalement du sodium (Na+), du potassium (K+), du chlorure (Cl-) et du bicarbonate. Le sodium et le chlorure sont les principaux déterminants de l’osmolarité lacrymale, généralement comprise entre 295 et 305 mOsm/L chez un sujet sain. Le potassium, présent en concentration plus élevée que dans le plasma sanguin, participe à l’activité métabolique de l’épithélium cornéen et au maintien de son potentiel électrique de membrane. On pourrait comparer cet équilibre ionique à un « thermostat biologique » qui stabilise en permanence l’environnement de la cornée.
Lorsque la production aqueuse diminue ou que l’évaporation augmente (par exemple en cas de travail prolongé sur écran ou d’exposition à l’air conditionné), la concentration en électrolytes augmente mécaniquement. Cette hyperosmolarité lacrymale est aujourd’hui reconnue comme un marqueur central du syndrome de l’œil sec. De nombreux traitements modernes visent donc à restaurer cet équilibre, soit en augmentant le volume lacrymal (larmes artificielles), soit en réduisant l’évaporation (amélioration de la couche lipidique), soit en modulant l’inflammation de surface.
Prévention de la dessiccation épithéliale par le gradient osmotique
Le gradient osmotique entre le film lacrymal et les cellules cornéennes détermine le flux d’eau à travers la membrane cellulaire. Lorsque l’osmolarité des larmes augmente, l’eau a tendance à quitter les cellules de l’épithélium cornéen pour rééquilibrer les concentrations, ce qui entraîne une dessiccation épithéliale. À la longue, cette perte d’eau fragilise la barrière épithéliale, favorise l’apparition de micro-érosions et déclenche la libération de médiateurs inflammatoires. C’est un peu comme si l’on retirait progressivement le mortier entre les briques d’un mur : la structure tient encore, mais elle devient de plus en plus vulnérable.
Un film lacrymal sain maintient une osmolarité stable, protégeant les cellules cornéennes de ces variations brutales. Dans la pratique, cela signifie que les facteurs qui augmentent l’évaporation (vent, climatisation, faible humidité de l’air, temps d’écran prolongé) ou qui diminuent la production aqueuse (certains médicaments, vieillissement, maladies auto-immunes) doivent être limités autant que possible si vous êtes sujet à la sécheresse oculaire. Des larmes artificielles faiblement hyperosmotiques ou contenant des agents osmoprotecteurs (comme la tréhalose ou certains polyols) peuvent également aider à normaliser ce gradient et à soulager les symptômes.
Mesure de l’osmolarité lacrymale dans le diagnostic du syndrome de l’œil sec
La mesure de l’osmolarité lacrymale est devenue, ces dernières années, un outil précieux pour le diagnostic du syndrome de l’œil sec. Des dispositifs de chairside testing permettent aujourd’hui de prélever une toute petite quantité de larmes au niveau du menisque lacrymal et de fournir une valeur d’osmolarité en quelques secondes. Des valeurs supérieures à 308–310 mOsm/L, ou une différence supérieure à 8 mOsm/L entre les deux yeux, sont généralement considérées comme indicatives d’une sécheresse oculaire cliniquement significative.
Ce test présente l’avantage d’objectiver une plainte souvent jugée « subjective » par les patients et de suivre l’efficacité des traitements dans le temps. Une baisse progressive de l’osmolarité sous traitement (larmes artificielles adaptées, prise en charge de la blépharite, modification de l’environnement de travail) est un bon indicateur de restauration de l’homéostasie de la surface oculaire. En pratique, la mesure de l’osmolarité complète d’autres examens comme le test de Schirmer, l’évaluation du temps de rupture du film lacrymal (BUT) et l’analyse de la morphologie des glandes de Meibomius.
Système de drainage lacrymal et renouvellement du film précornéen
Pour que le film lacrymal remplisse correctement ses fonctions de protection et d’hydratation, il doit être en permanence renouvelé. Ce renouvellement repose sur un équilibre subtil entre la production des larmes et leur évacuation par le système de drainage lacrymal. Les larmes ne stagnent donc pas à la surface de l’œil : elles sont continuellement remplacées par un film frais, chargé en oxygène, nutriments et facteurs antimicrobiens. Ce cycle de production–répartition–drainage s’effectue plusieurs fois par minute sans que vous en ayez conscience.
Évacuation par les points lacrymaux et canalicules vers le sac lacrymal
Les larmes excédentaires sont évacuées par de petites ouvertures situées au bord interne de chaque paupière, appelées points lacrymaux. Chaque œil possède ainsi un point lacrymal supérieur et un point inférieur, reliés à de fins conduits appelés canalicules lacrymaux. Ces canalicules convergent vers le sac lacrymal, logé dans une petite cavité osseuse près de la racine du nez. De là, les larmes s’écoulent dans le canal nasolacrymal qui débouche dans les fosses nasales, ce qui explique pourquoi le nez coule lorsque l’on pleure abondamment.
Ce système de drainage fonctionne un peu comme un réseau de gouttières : tant que les points lacrymaux sont bien ouverts et que les canalicules restent perméables, le film lacrymal se renouvelle harmonieusement. En cas d’obstruction partielle ou totale (infection, inflammation, sténose congénitale ou acquise), les larmes s’accumulent à la surface de l’œil, entraînant un larmoiement chronique. Ce paradoxe est fréquent : un œil qui « pleure » beaucoup peut en réalité souffrir de sécheresse oculaire, le film lacrymal étant instable et mal réparti malgré un volume de larmes apparemment important.
Fréquence du clignement palpébral et redistribution du film lacrymal
Le clignement palpébral est un élément central de la physiologie lacrymale. En moyenne, nous clignons spontanément des yeux 10 à 20 fois par minute dans des conditions de repos. Chaque clignement agit comme un « essuie-glace » qui étale uniformément le film lacrymal sur la cornée, réapprovisionne la surface en composés frais et dirige l’excès de larmes vers les points lacrymaux. Sans ce mouvement régulier, la pellicule se rompt rapidement, laissant apparaître des zones sèches et des irrégularités de surface qui altèrent la qualité de la vision.
Or, l’usage intensif des écrans (ordinateur, smartphone, tablette) réduit significativement la fréquence et la complétude du clignement. On passe parfois à moins de 5 à 7 clignements par minute devant un écran, avec de nombreux clignements incomplets qui ne recouvrent pas totalement la cornée. Cette diminution favorise l’évaporation des larmes et l’instabilité du film, expliquant pourquoi tant de personnes ressentent une sécheresse oculaire liée au temps d’écran. Prendre l’habitude de faire des pauses régulières (règle du 20-20-20) et de cligner volontairement plus fréquemment peut déjà améliorer le confort oculaire au quotidien.
Temps de rupture du film lacrymal : test au BUT et valeurs normatives
Le temps de rupture du film lacrymal (BUT pour Break-Up Time) est un examen simple et très utile pour évaluer la stabilité de la pellicule précornéenne. En pratique, l’ophtalmologue instille une goutte de fluorescéine dans le cul-de-sac conjonctival, puis demande au patient de garder les yeux ouverts sans cligner. À l’aide d’une lampe à fente avec filtre bleu, il mesure l’intervalle entre le dernier clignement et l’apparition des premières zones sèches noires au sein du film fluorescent. Plus ce temps est court, plus le film lacrymal est instable.
Chez un sujet sans pathologie, le BUT dépasse généralement 10 secondes, souvent 15 à 20 secondes. Un BUT inférieur à 10 secondes suggère une instabilité du film lacrymal, et des valeurs inférieures à 5 secondes sont fortement évocatrices d’un syndrome de l’œil sec évaporatif, souvent lié à une dysfonction des glandes de Meibomius. Cet examen, associé à l’analyse de la qualité de la couche lipidique et à la mesure de l’osmolarité, permet de mieux cibler l’origine de la sécheresse oculaire et d’orienter le choix des traitements (gouttes lipidiques, hygiène palpébrale, thermothérapie, etc.).
Pathologies liées aux dysfonctionnements du système lacrymal
Lorsque l’un des maillons du système lacrymal se dérègle – production insuffisante de larmes, évaporation excessive, altération de la composition biochimique ou obstruction du drainage – l’intégrité de la surface oculaire est menacée. Les conséquences se traduisent par des symptômes parfois discrets (picotements, sensation de sécheresse) mais pouvant évoluer vers de véritables kératoconjonctivites chroniques. Comprendre le type de dysfonctionnement en jeu est indispensable pour adapter la stratégie thérapeutique : tous les yeux secs ne se soignent pas de la même façon.
Kératoconjonctivite sèche et déficit de la phase aqueuse
La kératoconjonctivite sèche (KCS) correspond à une inflammation chronique de la cornée et de la conjonctive secondaire à un déficit qualitatif ou quantitatif du film lacrymal. Dans les formes dominées par un déficit de la phase aqueuse, les glandes lacrymales principales et accessoires ne produisent plus assez de liquide pour maintenir une hydratation correcte de la surface. Le test de Schirmer, qui mesure la quantité de larmes produite sur 5 minutes à l’aide d’une bandelette de papier filtre, montre alors des valeurs basses (généralement < 10 mm, voire < 5 mm dans les formes sévères).
Cliniquement, les patients se plaignent de brûlures, de sensation de sable dans les yeux, de rougeur et parfois d’une vision fluctuante qui s’aggrave au fil de la journée. Les examens révèlent des colorations ponctuées de la cornée et de la conjonctive par la fluorescéine ou le vert de lissamine, témoignant de micro-atteintes épithéliales. Sans prise en charge, la KCS peut conduire à des ulcérations cornéennes, voire à des troubles cicatriciels plus graves. La priorité du traitement est alors de compenser le déficit aqueux par des larmes artificielles adaptées, d’optimiser l’environnement (humidificateur, réduction du temps d’écran) et d’identifier les éventuelles causes systémiques.
Dysfonction des glandes de meibomius : blépharite et évaporation excessive
La dysfonction des glandes de Meibomius (DGM) est aujourd’hui reconnue comme l’une des causes majeures de sécheresse oculaire évaporative. Les glandes, situées dans l’épaisseur des paupières, produisent un meibum anormalement épais, obstrué ou de composition altérée. Il en résulte une couche lipidique insuffisante ou instable qui ne parvient plus à freiner l’évaporation de la phase aqueuse. Le film lacrymal se rompt alors très rapidement après le clignement, ce qui explique les BUT très courts observés dans cette situation.
La DGM est souvent associée à une blépharite, inflammation chronique du bord libre des paupières. Les patients décrivent des démangeaisons, une sensation de brûlure, des croûtes au niveau des cils et parfois une vision fluctuante qui s’améliore en clignant. L’examen met en évidence des orifices glandulaires bouchés, un meibum épaissi et une hyperhémie marginale. Le traitement repose sur une hygiène palpébrale rigoureuse (compresses chaudes, massages des paupières, nettoyage des bords ciliaires) et, de plus en plus, sur des techniques de thermotherapie instrumentale ou de lumière pulsée intense (IPL) visant à fluidifier et exprimer le meibum. Des larmes artificielles contenant une phase lipidique peuvent également aider à reconstituer temporairement la barrière antievaporative.
Syndrome de sjögren et insuffisance de production lacrymale auto-immune
Le syndrome de Sjögren est une maladie auto-immune dans laquelle le système immunitaire attaque principalement les glandes exocrines, en particulier les glandes salivaires et lacrymales. Il en résulte une xérophtalmie (sécheresse oculaire) et une xérostomie (sécheresse buccale) souvent sévères. Sur le plan oculaire, l’infiltration lymphocytaire détruit progressivement le tissu glandulaire lacrymal, entraînant une chute drastique de la production de larmes basales. La KCS est alors sévère, avec des valeurs de Schirmer très basses et une atteinte cornéenne marquée.
Les patients atteints de Sjögren décrivent une gêne permanente, parfois invalidante, associée à une photophobie, une sensation de corps étranger et des difficultés à maintenir la lecture ou le travail sur écran. Le traitement nécessite une approche pluridisciplinaire associant ophtalmologiste et rhumatologue ou interniste. Sur le plan local, on utilise des larmes artificielles fréquentes, des gels ou pommades plus visqueux, parfois des inserts lacrymaux ou des bouchons de points lacrymaux pour limiter le drainage. Sur le plan systémique, des immunomodulateurs ou immunosuppresseurs peuvent être indiqués pour contrôler l’auto-immunité et préserver le tissu glandulaire restant autant que possible.
Approches thérapeutiques modernes pour restaurer l’intégrité du film lacrymal
Face à la diversité des troubles du film lacrymal, les approches thérapeutiques se sont considérablement affinées au cours des dernières années. Plutôt que de proposer une seule solution « universelle », les ophtalmologistes s’orientent désormais vers une prise en charge personnalisée, adaptée à la cause dominante (déficit aqueux, évaporation excessive, inflammation, atteinte auto-immune). L’objectif est double : soulager rapidement les symptômes de sécheresse oculaire et restaurer à plus long terme l’homéostasie de la surface oculaire, en agissant sur les différents compartiments du film lacrymal.
Les larmes artificielles constituent la base du traitement. Les formules modernes associent souvent des polymères mucomimétiques (acide hyaluronique, carmellose, HPMC), des agents osmoprotecteurs et, pour certaines, une phase lipidique destinée à renforcer la couche externe. Les collyres sans conservateur sont à privilégier en cas d’utilisation fréquente, afin d’éviter la toxicité chronique du benzalkonium ou d’autres agents. Pour les sécheresses oculaires modérées à sévères, des gels ou pommades ophtalmiques peuvent être appliqués le soir pour prolonger la lubrification durant la nuit.
Dans les formes à forte composante inflammatoire, des collyres à base de ciclosporine ou de lifitégrast (selon les pays) permettent de réduire l’inflammation de surface et d’améliorer, à moyen terme, la qualité du film lacrymal et la densité des cellules caliciformes. Des cures courtes de corticoïdes faiblement dosés peuvent également être utilisées sous surveillance médicale. En parallèle, la prise en charge de la dysfonction des glandes de Meibomius repose de plus en plus sur des technologies comme la thermothérapie pulsée, la lumière pulsée intense (IPL) ou les massages mécaniques assistés, qui ont montré des bénéfices durables sur la qualité du meibum et la stabilité de la couche lipidique.
Enfin, dans les formes les plus sévères de syndrome de l’œil sec ou de syndrome de Sjögren, des options avancées peuvent être envisagées : bouchons de points lacrymaux en silicone ou résorbables pour limiter le drainage, lentilles sclérales créant un réservoir de liquide protecteur au-dessus de la cornée, voire utilisation de sérum autologue ou de collyres dérivés de plasma riche en facteurs trophiques. Ces solutions, plus techniques, sont réservées aux cas complexes nécessitant un suivi spécialisé. En combinant ces différentes approches et en adaptant votre environnement (hydratation, humidificateur, réduction du temps d’écran, hygiène palpébrale), il est aujourd’hui possible, dans la grande majorité des cas, de restaurer un film lacrymal fonctionnel et de retrouver un confort visuel satisfaisant au quotidien.