La vision ne se limite pas à la simple capacité de voir net. Elle implique une coordination complexe entre les deux yeux, une mobilité oculaire précise et une interprétation cérébrale efficace des informations visuelles. Lorsque ces mécanismes sont perturbés, que ce soit dès l’enfance ou suite à un traumatisme, l’orthoptiste intervient comme un acteur clé de la rééducation visuelle. Ce professionnel de santé, souvent méconnu du grand public, dispose pourtant de compétences essentielles pour restaurer, améliorer ou compenser les troubles de la fonction visuelle. Sa pratique s’étend bien au-delà de la simple prescription de verres correcteurs : il analyse, diagnostique et traite des dysfonctionnements visuels qui peuvent gravement affecter votre quotidien, votre apprentissage ou votre autonomie. Avec plus de 4 800 orthoptistes en exercice en France et une demande croissante liée au vieillissement de la population et à l’explosion du temps d’écran, cette profession paramédicale connaît un développement significatif et voit ses prérogatives s’élargir régulièrement.
Définition et périmètre de compétences de l’orthoptiste dans le système de santé visuelle
L’orthoptiste est un professionnel paramédical dont la mission centrale consiste à évaluer, rééduquer et réadapter la fonction visuelle. Son champ d’action couvre le dépistage des troubles visuels, l’exploration fonctionnelle de la vision et la mise en place de protocoles thérapeutiques personnalisés. Contrairement à une idée reçue, l’orthoptie ne concerne pas uniquement les enfants atteints de strabisme : elle s’adresse à toutes les tranches d’âge, du nourrisson de 9 mois à la personne âgée confrontée à une dégénérescence maculaire. Le terme orthoptie provient du grec « orthos » (droit) et « opsis » (vision), reflétant l’objectif originel de cette discipline : rétablir la rectitude des axes visuels.
Formation paramédicale et agrément professionnel selon le décret de compétences
La formation d’orthoptiste s’effectue en trois années d’études universitaires après le baccalauréat, sanctionnées par un certificat de capacité d’orthoptiste de grade licence (180 ECTS). L’admission se fait sur dossier Parcoursup, suivi d’un entretien oral évaluant la motivation et les aptitudes relationnelles du candidat. Le programme pédagogique, défini par l’arrêté du 20 octobre 2014, combine enseignements théoriques dispensés en faculté de médecine et stages cliniques en services ophtalmologiques hospitaliers. Les étudiants y acquièrent des connaissances approfondies en anatomie oculaire, physiologie de la vision, pathologies ophtalmologiques, techniques d’exploration et méthodes de rééducation. Cette formation exigeante prépare à une pratique rigoureuse, fondée sur des protocoles scientifiquement validés et constamment actualisés selon les avancées de la recherche en neurosciences visuelles.
Distinction entre orthoptiste, ophtalmologiste et optométriste dans la chaîne de soins oculaires
La confusion règne souvent entre ces trois professions complémentaires. L’ophtalmologiste (ou ophtalmologue) est un médecin spécialiste qui a suivi 11 à 14 années d’études médicales. Il diagnostique et traite les pathologies oculaires, prescrit des médicaments et réalise des interventions chirurgic
ale si nécessaire et assure le suivi médical des maladies chroniques comme le glaucome ou la DMLA. L’orthoptiste, lui, n’est pas médecin : il se concentre sur l’exploration fonctionnelle (bilan orthoptique), la rééducation et la réadaptation de la vision, en travaillant sur la coordination des yeux, la vision binoculaire et les troubles oculomoteurs. L’optométriste, enfin, est un professionnel de la vision spécialisé dans la réfraction et l’adaptation des corrections optiques ; son statut et son périmètre d’intervention varient selon les pays et restent plus limités en France que dans le monde anglo-saxon.
On peut comparer cette chaîne de soins oculaires à celle de la locomotion : l’ophtalmologiste serait l’orthopédiste-chirurgien, l’orthoptiste le kinésithérapeute des yeux et l’opticien/optométriste l’équivalent du podologue ou du prothésiste qui conçoit l’équipement. Chacun possède un rôle précis, mais complémentaire, et c’est leur coordination qui garantit une prise en charge globale de la santé visuelle. Pour vous, patient, l’enjeu est de comprendre vers quel professionnel vous tourner selon vos symptômes : suspicion de maladie oculaire, besoin de lunettes, fatigue visuelle, vision double ou difficultés de lecture ne relèvent pas tous du même interlocuteur en première intention.
Prescription médicale et autonomie professionnelle en bilan orthoptique
Traditionnellement, l’orthoptiste intervient sur prescription médicale, le plus souvent émise par un ophtalmologiste, un pédiatre ou un médecin généraliste. Cette ordonnance précise la demande : bilan orthoptique, rééducation de la convergence, prise en charge d’une amblyopie, etc. Depuis plusieurs décrets récents (2020, 2022 et 2023), le cadre réglementaire a toutefois évolué vers une plus grande autonomie : l’orthoptiste peut désormais réaliser, dans certaines limites, des bilans visuels en accès direct et prescrire ou renouveler des corrections optiques chez les patients de 16 à 42 ans sans pathologie oculaire connue.
Concrètement, cela signifie que pour une partie de la population, vous pouvez consulter un orthoptiste pour un bilan de vue sans avoir vu d’ophtalmologiste dans l’immédiat, à condition de ne pas présenter de signes d’alerte (douleurs oculaires, baisse brutale de vision, pathologie chronique déjà diagnostiquée, etc.). En revanche, dès qu’un doute existe sur l’intégrité de l’œil ou la présence d’une maladie, l’orthoptiste doit vous réorienter vers un médecin ophtalmologiste. Cette articulation entre autonomie et travail sur prescription permet de répondre plus rapidement aux besoins en rééducation visuelle tout en sécurisant la prise en charge médicale des pathologies.
Collaboration pluridisciplinaire avec les ophtalmologues et les ergothérapeutes
L’orthoptiste s’inscrit pleinement dans une dynamique pluridisciplinaire. Son interlocuteur privilégié reste l’ophtalmologiste, avec lequel il partage les comptes rendus de bilans, les objectifs de rééducation et l’évolution du patient. Dans de nombreux cabinets, l’orthoptiste prépare la consultation médicale : mesure de l’acuité visuelle, réalisation du champ visuel, prises de photos du fond d’œil ou de tonométrie sans contact, afin d’optimiser le temps de l’ophtalmologue sur l’interprétation et la décision thérapeutique.
Mais la collaboration dépasse largement ce duo. Dans les pathologies neurologiques (AVC, traumatisme crânien), l’orthoptiste travaille main dans la main avec les ergothérapeutes, orthophonistes, kinésithérapeutes et neuropsychologues pour bâtir un parcours de réadaptation globale. L’ergothérapeute, par exemple, va utiliser les acquis de la rééducation orthoptique pour adapter le poste de travail, sécuriser les déplacements ou réapprendre les activités de la vie quotidienne. Dans le champ des troubles des apprentissages, la coordination avec les enseignants, psychomotriciens ou orthophonistes permet de distinguer ce qui relève d’un trouble visuel d’un trouble purement cognitif, évitant ainsi des errances diagnostiques.
Bilan orthoptique : protocole d’évaluation des dysfonctionnements visuels et oculomoteurs
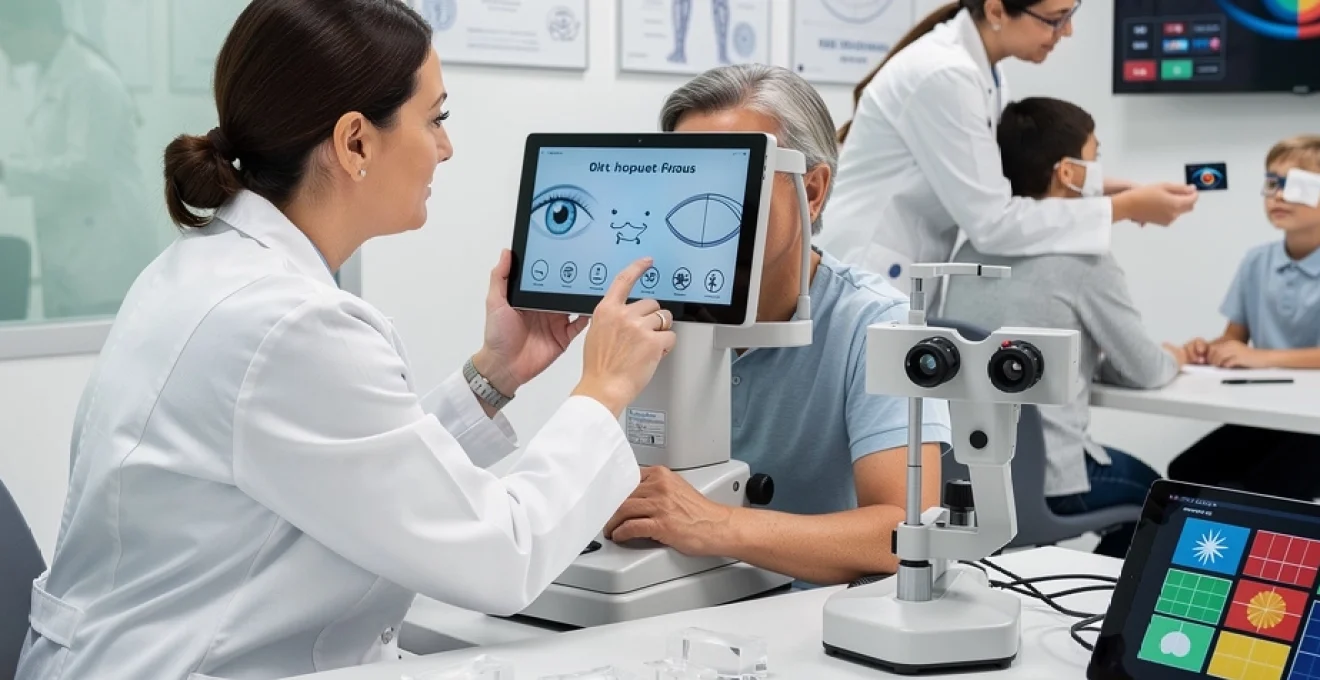
Le bilan orthoptique constitue la pierre angulaire de l’intervention de l’orthoptiste. Il ne s’agit pas d’un simple « test de vue », mais d’une évaluation structurée des fonctions visuelles sensorielles (acuité, perception des contrastes, vision des couleurs), motrices (mouvements oculaires, convergence, poursuite) et binoculaires (collaboration des deux yeux, vision en relief). Sa durée varie en général de 30 minutes à 1 heure, en fonction de l’âge du patient, de la complexité des symptômes et du type de bilan demandé (fonctionnel, oculomoteur ou sensoriel).
Dès le début, l’orthoptiste réalise un entretien approfondi : motif de consultation, contexte scolaire ou professionnel, antécédents médicaux, habitudes de travail sur écran, historique ophtalmologique. Ce temps de dialogue est essentiel pour comprendre à quel moment surviennent les symptômes (lecture prolongée, conduite de nuit, utilisation d’ordinateur…) et orienter les tests. Le bilan orthoptique se déroule ensuite selon un protocole précis, adaptable, mais toujours guidé par une même logique : identifier l’origine des troubles visuels et vérifier s’ils relèvent d’une prise en charge orthoptique ou d’un examen ophtalmologique complémentaire.
Tests de mesure de l’acuité visuelle et réfraction objective par skiascopie
La première étape consiste le plus souvent à mesurer l’acuité visuelle, de loin et de près, avec ou sans correction. Cette mesure, réalisée à l’aide d’échelles de lettres, de chiffres ou de dessins pour les jeunes enfants, permet de quantifier le pouvoir de résolution des yeux. Chez certains patients, notamment les enfants ou les personnes présentant des troubles de communication, l’orthoptiste utilise des tests adaptés (symboles, images, cartes de contraste) pour obtenir une mesure fiable.
En complément, une réfraction objective peut être réalisée, notamment par skiascopie (ou rétinoscopie). Cette technique consiste à observer, à l’aide d’une lumière et de verres d’essai, la manière dont les rayons lumineux se réfléchissent dans l’œil, afin d’estimer la présence d’une myopie, d’une hypermétropie ou d’un astigmatisme. La skiascopie, bien qu’ancienne, reste un outil précieux, particulièrement chez l’enfant ou chez le patient peu coopérant, car elle ne dépend pas des réponses subjectives du patient. Elle vient souvent en amont des tests subjectifs de réfraction réalisés par l’ophtalmologiste ou l’opticien.
Analyse de la motricité oculaire et détection du strabisme convergent ou divergent
La motricité oculaire fait ensuite l’objet d’une analyse détaillée. L’orthoptiste examine la capacité de chaque œil à se déplacer dans toutes les directions du regard (droite, gauche, haut, bas, diagonales), recherche d’éventuelles limitations ou asymétries et observe la qualité des mouvements de poursuite (suivre un objet en déplacement continu) et de saccades (déplacements rapides du regard d’un point à un autre). Ces tests permettent de repérer des paralysies oculomotrices, des déséquilibres musculaires ou des troubles de coordination fins.
C’est aussi à ce stade que sont détectés les strabismes convergents (ésotropies) ou divergents (exotropies), permanents ou intermittents. Par différents tests de couverture/découverte (cover test, uncover test, alternant), l’orthoptiste met en évidence une éventuelle déviation des axes visuels, même si celle-ci est discrète ou compensée par le patient. Comme un mécanicien qui vérifierait l’alignement des roues sur une voiture, l’orthoptiste analyse la façon dont les yeux travaillent ensemble ou peinent à maintenir un parallélisme stable.
Évaluation de la vision binoculaire et diagnostic de l’amblyopie fonctionnelle
La vision binoculaire, c’est-à-dire la capacité des deux yeux à fonctionner de concert pour fusionner les images et percevoir le relief, fait l’objet d’examens spécifiques. L’orthoptiste utilise des tests comme le test de Worth, les cercles de Lang, les stéréotests à plaquettes ou à lunettes polarisées pour apprécier différents niveaux de fusion (simultanée, motrice, sensorielle) et la présence ou non de stéréoscopie fine. Un défaut de vision binoculaire peut se traduire par une fatigue visuelle rapide, une instabilité de la lecture ou des difficultés de coordination œil-main.
Dans le même temps, l’orthoptiste recherche une amblyopie fonctionnelle, parfois appelée « œil paresseux ». Il s’agit d’une baisse d’acuité visuelle d’un œil (ou des deux) non expliquée par une lésion organique, souvent liée à un strabisme ou à une forte différence de correction entre les deux yeux durant l’enfance. L’amblyopie doit être diagnostiquée précocement, idéalement avant l’âge de 6-7 ans, pour bénéficier pleinement de la rééducation orthoptique. C’est pourquoi les dépistages précoces chez les nourrissons et les jeunes enfants sont désormais au cœur des missions des orthoptistes.
Exploration du champ visuel périphérique par périmétrie automatisée
Lorsque la demande médicale l’indique, l’orthoptiste réalise également des explorations du champ visuel par périmétrie manuelle ou automatisée. Le champ visuel correspond à l’ensemble de l’espace perçu par l’œil lorsque celui-ci fixe un point droit devant lui. Une atteinte du champ visuel (scotome central, hémianopsie, rétrécissement concentrique) peut révéler des pathologies ophtalmologiques (glaucome, rétinopathies) ou neurologiques (lésions cérébrales, tumeurs, séquelles d’AVC).
La périmétrie automatisée, réalisée sur des appareils dédiés, consiste à demander au patient de signaler la perception de points lumineux apparaissant à différents endroits de son champ de vision. Les résultats, traduits en cartes de sensibilité, sont ensuite interprétés par le médecin ophtalmologiste. Pour vous, patient, ces examens peuvent paraître répétitifs, mais ils représentent un indicateur très sensible de l’évolution de nombreuses pathologies et guident les décisions thérapeutiques de long terme.
Pathologies oculomotrices traitées par rééducation orthoptique ciblée
À partir des données du bilan orthoptique, l’orthoptiste élabore un projet de rééducation personnalisé. Toutes les anomalies détectées ne nécessitent pas forcément une rééducation : certaines seront simplement surveillées ou relèveront d’une adaptation optique. En revanche, lorsqu’un trouble oculomoteur ou binoculaire impacte la vie quotidienne (lecture, travail sur écran, conduite, pratique sportive), des séances d’orthoptie peuvent considérablement améliorer le confort visuel. Strabisme, insuffisance de convergence, diplopie ou amblyopie figurent parmi les motifs les plus fréquents de consultation.
La rééducation orthoptique s’apparente souvent à un entraînement musculaire et cérébral : comme pour une rééducation du genou après une entorse, des exercices répétés, progressifs et bien guidés permettent de restaurer des automatismes visuels plus efficaces. Les objectifs sont clairs : aligner les yeux, stabiliser la fixation, améliorer la fusion des images, diminuer la fatigue oculaire et, lorsque c’est possible, récupérer une vision binoculaire fonctionnelle.
Strabisme accommodatif et ésotropie infantile : techniques de prismes et exercices de convergence
Le strabisme accommodatif et certaines formes d’ésotropies infantiles sont étroitement liés à l’effort d’accommodation (mise au point) effectué pour voir net de près. Chez l’enfant hypermétrope, par exemple, l’effort de focalisation peut s’accompagner d’une convergence excessive, entraînant une déviation de l’œil vers l’intérieur. Le traitement combine souvent correction optique adaptée (lunettes) et séances d’orthoptie visant à dissocier, autant que possible, les mécanismes d’accommodation et de convergence.
L’orthoptiste utilise pour cela des exercices de convergence et de divergence gradués, ainsi que des prismes, actifs ou passifs, placés sur les lunettes pour modifier le trajet des rayons lumineux et faciliter la fusion des images. Les prismes agissent un peu comme un « volant assisté » pour les yeux : ils réduisent l’effort musculaire nécessaire pour aligner les axes visuels, permettant au système visuel de se rééduquer dans des conditions plus confortables. Dans certains cas, cette rééducation orthoptique est complétée ou précédée d’une chirurgie du strabisme, l’orthoptiste intervenant alors en pré et post-opératoire pour optimiser le résultat fonctionnel.
Insuffisance de convergence et syndrome de vision informatique chez les travailleurs sur écran
Avec l’augmentation massive du temps passé devant les écrans, l’insuffisance de convergence est devenue un motif de consultation très fréquent, notamment chez l’adolescent et l’adulte jeune. Ce trouble se manifeste par une difficulté à rapprocher suffisamment les yeux pour lire ou travailler de près sans fatigue : maux de tête, vision floue en fin de journée, impression de « lettres qui bougent », besoin de fermer un œil pour se concentrer. Il s’intègre souvent dans ce que l’on appelle le syndrome de vision informatique, qui associe fatigue visuelle, sécheresse oculaire et inconfort postural.
La rééducation orthoptique propose alors un ensemble d’exercices de convergence, de poursuite et de saccades, parfois réalisés avec des outils numériques ou des supports ludiques pour maintenir la motivation. L’orthoptiste donne aussi des conseils d’hygiène visuelle : pauses régulières, ergonomie du poste de travail, distance écran-yeux, éclairage ambiant. Vous vous demandez si vos maux de tête de fin de journée viennent de vos lunettes ou de votre manière de travailler ? Un bilan orthoptique peut précisément faire la part des choses et orienter vers les ajustements les plus efficaces.
Paralysie oculomotrice et diplopie post-traumatique ou neurologique
Après un traumatisme crânien, un accident vasculaire cérébral ou une atteinte neurologique, il n’est pas rare que les patients présentent une paralysie oculomotrice. Celle-ci se traduit par une limitation des mouvements de l’un ou plusieurs des muscles oculaires, entraînant une vision double (diplopie), des vertiges ou des nausées à la mobilisation du regard. La gêne fonctionnelle est souvent majeure, ne serait-ce que pour marcher, descendre les escaliers ou conduire.
La rééducation orthoptique vise alors à réorganiser les stratégies visuelles : travail sur les positions de regard les plus confortables, adaptation prismatique pour réduire la diplopie, exercices progressifs de poursuite et de saccades dans les zones de champ non paralysées. Dans certains cas, l’objectif n’est pas de restaurer une motricité normale (ce qui dépend de la récupération neurologique), mais d’apprendre au cerveau à mieux exploiter les informations disponibles, voire à supprimer une image gênante pour limiter la diplopie. Ce travail se fait en lien étroit avec les équipes de neurologie, de médecine physique et de réadaptation.
Amblyopie unilatérale : occlusion thérapeutique et stimulation visuelle par filtres de ryser
L’amblyopie unilatérale est l’une des grandes indications de la rééducation orthoptique chez l’enfant. Le principe de base est paradoxal en apparence : pour faire travailler l’œil « faible », on va temporairement pénaliser l’œil fort. Cela se fait le plus souvent par occlusion thérapeutique (cache posé sur l’œil dominant) ou par des systèmes plus modulés comme les filtres de Ryser, qui diminuent la vision d’un œil sans la supprimer totalement.
Parallèlement, l’orthoptiste propose des activités visuelles stimulantes adaptées à l’âge de l’enfant : jeux de visée, puzzles, coloriages de précision, logiciels interactifs. Comme pour l’apprentissage d’un instrument de musique, la régularité des séances et le respect du protocole d’occlusion à domicile sont déterminants. Plus le diagnostic est précoce, plus les chances de récupérer une bonne acuité visuelle sont élevées ; au-delà de la période de plasticité cérébrale, l’amblyopie devient en grande partie irréversible, d’où l’importance capitale des dépistages précoces.
Techniques de rééducation orthoptique et outils thérapeutiques spécialisés
Pour mettre en œuvre cette rééducation ciblée, les orthoptistes disposent d’un arsenal de techniques spécifiques et de dispositifs dédiés. Certains outils sont historiques, comme le synoptophore, d’autres plus récents, comme les logiciels de rééducation assistée par ordinateur ou la réalité virtuelle. Tous ont un point commun : ils visent à solliciter précisément les mécanismes visuels à réentraîner, dans des conditions contrôlées, progressives et mesurables.
On peut comparer ces outils à une salle de sport spécialisée pour la vision : chaque appareil cible un groupe de « muscles » ou une fonction particulière (convergence, divergence, stéréoscopie, vitesse des saccades), et l’orthoptiste joue le rôle de coach, ajustant la difficulté, corrigeant les compensations et s’assurant que l’effort reste bénéfique sans générer de sur-fatigue. Cette personnalisation est au cœur de l’efficacité de la rééducation orthoptique.
Exercices de fusion et stéréoscopie avec synoptophore et tests de worth
Le synoptophore est l’un des appareils emblématiques de l’orthoptie. Il permet de présenter séparément à chaque œil deux images légèrement différentes (par exemple un chat pour l’un, une souris pour l’autre) et d’observer comment le patient parvient à les fusionner. En modulant l’angle entre ces images, l’orthoptiste travaille la capacité de fusion motrice (alignement des yeux) et sensorielle (intégration des images en une perception unique), ainsi que la perception du relief.
Les tests de Worth, souvent utilisés avec des lunettes à filtres colorés, permettent d’évaluer la fusion sensorielle à différentes distances et dans diverses conditions de lumière. Ils servent aussi à détecter des phénomènes de suppression (le cerveau ignore l’image d’un œil pour éviter la vision double) ou de correspondance rétinienne anormale. Ces informations guident le choix et la progression des exercices : certains patients devront d’abord réapprendre à percevoir simultanément les deux images avant d’aborder un travail plus fin sur la stéréoscopie.
Rééducation par prismes actifs et passifs selon la méthode berger
Les prismes constituent un outil central de la rééducation orthoptique. On distingue classiquement les prismes passifs, portés en continu sur les lunettes pour dévier les rayons lumineux et soulager une décompensation binoculaire, et les prismes actifs, utilisés ponctuellement en séance pour entraîner la capacité d’adaptation du système visuel. La méthode Berger, largement enseignée en orthoptie, repose sur l’utilisation progressive de prismes de valeur croissante pour stimuler les réserves fusionnelles du patient.
Concrètement, l’orthoptiste propose au patient de fixer une cible visuelle à travers des prismes que l’on augmente ou diminue selon la tolérance. L’objectif est de renforcer les capacités de compensation de la convergence ou de la divergence, un peu comme on augmente progressivement la charge lors d’exercices de renforcement musculaire. Cette approche, très fine, nécessite une expertise solide pour éviter de pousser le système visuel au-delà de ses capacités et de déclencher une fatigue excessive ou une diplopie persistante.
Logiciels de rééducation visuelle assistée par ordinateur comme rebvision ou binocle
Avec la numérisation de la santé, de nombreux logiciels de rééducation visuelle ont vu le jour, tels que Rebvision, Binocle ou d’autres plateformes spécialisées. Ces outils proposent des exercices interactifs de convergence, de poursuite, de saccades, de coordination œil-main ou de stimulation binoculaire. Ils permettent d’adapter très finement la difficulté (taille des cibles, vitesse, durée) et offrent souvent un retour immédiat sur la performance du patient.
L’intérêt principal de ces logiciels est double : ils rendent la rééducation plus ludique, notamment chez l’enfant, et ils autorisent, lorsque cela est pertinent, une partie du travail à domicile sous contrôle de l’orthoptiste. Ce dernier paramètre les séances, suit les résultats et ajuste les objectifs. Attention toutefois : ces programmes ne remplacent jamais l’expertise clinique du professionnel. Sans bilan initial et suivi régulier, un exercice mal choisi ou mal dosé peut aggraver la fatigue visuelle plutôt que la soulager.
Techniques de balayage oculaire et saccades dirigées pour la lecture fonctionnelle
Chez les patients présentant des difficultés de lecture ou des atteintes du champ visuel (notamment après un AVC ou en cas d’hémianopsie), l’orthoptiste met en place des exercices spécifiques de balayage oculaire et de saccades dirigées. Il s’agit de réapprendre au regard à explorer l’espace de manière efficace : trouver le début de ligne, passer à la suivante sans se perdre, repérer un mot dans un paragraphe, scanner un environnement pour éviter les obstacles.
Ces techniques mobilisent souvent des supports variés (tableaux de lettres, textes aménagés, cibles visuelles sur écran) et s’intègrent dans une rééducation fonctionnelle centrée sur les besoins concrets du patient : lire un journal, remplir un formulaire, repérer un numéro de bus. En travaillant la vitesse, l’amplitude et la précision des saccades, l’orthoptiste contribue à améliorer la fluidité de la lecture et la sécurité des déplacements, en particulier chez les personnes âgées ou les patients neurologiques.
Rééducation orthoptique dans les pathologies neurologiques et basse vision
Au-delà des troubles oculomoteurs isolés, l’orthoptiste joue un rôle majeur dans la prise en charge des pathologies neurologiques et de la basse vision. Dans ces situations, l’enjeu n’est pas toujours de « guérir » la vision, mais d’optimiser ce qu’il en reste et d’apprendre au cerveau à compenser les pertes. Cette approche, souvent méconnue, peut transformer le quotidien des patients en leur redonnant une marge d’autonomie qu’ils pensaient avoir définitivement perdue.
Les troubles neurovisuels après AVC, les traumatismes crâniens, la DMLA ou les rétinopathies pigmentaires nécessitent un travail en réseau : neurologues, rééducateurs, ophtalmologistes, ergothérapeutes et orthoptistes coordonnent leurs actions. Vous vous demandez si une rééducation visuelle peut encore être utile alors que votre pathologie est « stabilisée » sur le plan médical ? Dans bien des cas, la réponse est oui : la plasticité cérébrale et la capacité d’adaptation visuelle restent exploitables, parfois plusieurs années après l’événement initial.
Réadaptation visuelle post-AVC et hémianopsie latérale homonyme
Après un accident vasculaire cérébral, environ un tiers des patients présentent des troubles visuels : hémianopsie latérale homonyme (perte de la moitié du champ visuel dans les deux yeux), négligence spatiale, troubles de fixation. Ces déficits compliquent la marche, la lecture, la conduite et augmentent le risque de chutes. L’orthoptiste intervient alors pour mettre en place un entraînement au balayage visuel dans la zone déficitaire, développer des stratégies de compensation et sécuriser les déplacements.
Les exercices consistent, par exemple, à rechercher des cibles situées systématiquement du côté atteint, à explorer des lignes de chiffres ou de mots jusqu’à l’extrémité de la zone déficitaire, ou à repérer des objets dans un environnement riche en stimuli. Progressivement, le patient apprend à tourner davantage la tête, à élargir ses saccades et à anticiper les obstacles. Si le champ visuel anatomique ne se reconstitue pas toujours, la fonction visuelle globale peut néanmoins s’améliorer nettement, ce qui se traduit par un gain de confiance et d’autonomie dans la vie quotidienne.
Traumatisme crânien et troubles neuro-visuels : protocole de compensation cognitive
Les traumatismes crâniens, même modérés, peuvent entraîner des troubles neurovisuels subtils : difficultés de concentration visuelle, sensibilité accrue au mouvement, instabilité du regard, vertiges en environnement visuellement complexe (supermarchés, transports en commun). Ces symptômes, parfois regroupés sous le terme de « syndrome post-commotionnel », sont souvent sous-estimés et peuvent être pris à tort pour des manifestations purement psychologiques.
L’orthoptiste, en lien avec les équipes de rééducation neurologique, met en place un protocole de compensation cognitive associant exercices oculomoteurs, adaptation de l’environnement et apprentissage de stratégies (fractionner les tâches visuelles, éviter certaines situations au début, utiliser des repères visuels stables). L’objectif est de diminuer la charge cognitive liée au traitement visuel et de restaurer une tolérance progressive aux activités de la vie courante : travail sur écran, lecture prolongée, déplacements dans des lieux fréquentés.
Dégénérescence maculaire liée à l’âge (DMLA) : optimisation de la vision résiduelle par fixation excentrique
Dans la dégénérescence maculaire liée à l’âge (DMLA), la partie centrale de la rétine (la macula) est atteinte, entraînant une perte de vision nette au centre du champ visuel. Les patients décrivent souvent une tache centrale gênante, déformante ou un trou noir qui empêche de lire, reconnaître les visages ou effectuer des tâches de précision. Si le traitement médical est du ressort de l’ophtalmologiste (injections intra-vitréennes, suivi), l’orthoptiste intervient pour apprendre au patient à utiliser une fixation excentrique, c’est-à-dire à regarder légèrement à côté de l’objet pour le projeter sur une zone de rétine encore fonctionnelle.
Ce travail s’effectue à l’aide de cibles visuelles et d’aides optiques (loupes, systèmes télescopiques, filtres spécifiques), en partenariat avec l’ergothérapeute et l’opticien spécialisé en basse vision. Petit à petit, le patient parvient à exploiter au mieux sa vision résiduelle, ce qui améliore significativement sa capacité à lire des caractères agrandis, à se repérer dans son environnement et à conserver des activités de loisirs (couture, jardinage, jeux de société…). Là encore, la rééducation ne fait pas « repousser » la rétine, mais elle redonne un pouvoir d’agir concret face au handicap visuel.
Parcours thérapeutique et suivi longitudinal du patient en orthoptie
La rééducation orthoptique ne se résume pas à quelques séances ponctuelles : elle s’inscrit dans un parcours thérapeutique structuré, avec un début, des objectifs, une durée et une évaluation finale. Dès le compte rendu du bilan initial, l’orthoptiste propose au médecin prescripteur un nombre de séances et une fréquence, en accord avec la nomenclature NGAP et la situation clinique. Ce cadre assure une prise en charge cohérente, financée en grande partie par l’Assurance Maladie et complétée par les mutuelles.
Au fil des semaines, la progression est régulièrement réévaluée : certains exercices sont intensifiés, d’autres abandonnés si les objectifs sont atteints. Dans de nombreux cas, l’orthoptiste devient un interlocuteur de long terme pour le patient, revu à intervalles réguliers pour des bilans de contrôle, notamment en cas de pathologie chronique (glaucome, DMLA, diabète) ou de fragilité neurologique. Cette continuité de suivi est un atout majeur pour la prévention des récidives et l’ajustement des aides visuelles.
Fréquence et durée des séances selon la nomenclature NGAP et remboursement par l’assurance maladie
En pratique, une séance d’orthoptie dure en moyenne 20 minutes à 1 heure, selon la nature des exercices et le profil du patient. La fréquence la plus courante est d’une à deux séances par semaine, sur des séries de 10 à 20 séances pour les rééducations classiques (insuffisance de convergence, strabisme fonctionnel, amblyopie). Pour les prises en charge de basse vision ou les pathologies neurologiques complexes, des cycles plus longs, espacés dans le temps, peuvent être envisagés.
Les tarifs et la durée de chaque acte sont encadrés par la nomenclature générale des actes professionnels (NGAP). Lorsqu’elles sont réalisées sur prescription médicale, les séances d’orthoptie sont remboursées à 60 % par l’Assurance Maladie, le reste pouvant être pris en charge par votre complémentaire santé en fonction de votre contrat. Avant de débuter une rééducation, n’hésitez pas à vérifier auprès de votre orthoptiste les modalités de facturation et, si besoin, à contacter votre mutuelle pour connaître le niveau de remboursement.
Critères d’efficacité thérapeutique et tests de contrôle post-rééducation
Comment savoir si la rééducation orthoptique fonctionne réellement ? L’orthoptiste se fonde sur des critères objectifs (amélioration de l’acuité, augmentation des réserves fusionnelles, diminution de l’angle de strabisme, élargissement du champ visuel exploré) et des critères subjectifs rapportés par le patient (diminution des maux de tête, meilleure tolérance au travail sur écran, plus grande aisance en lecture). Des tests de contrôle, souvent similaires à ceux réalisés lors du bilan initial, permettent de comparer les résultats avant et après rééducation.
Dans certains cas, l’amélioration est spectaculaire ; dans d’autres, plus progressive ou partielle. L’important est de définir des objectifs réalistes dès le départ : disparition complète de la diplopie, simple réduction de la fatigue visuelle, amélioration de la sécurité de marche, etc. Si, malgré une rééducation bien conduite, les progrès restent limités, l’orthoptiste en informe le médecin prescripteur et discute d’éventuelles alternatives thérapeutiques : adaptation optique différente, prise en charge complémentaire (ergothérapie, orthophonie), voire réévaluation médicale plus poussée.
Prévention des récidives et exercices d’entretien à domicile
Une fois la rééducation orthoptique terminée, le travail n’est pas toujours totalement achevé. Pour certains troubles, notamment l’insuffisance de convergence ou la fatigue visuelle liée aux écrans, l’orthoptiste recommande des exercices d’entretien à domicile : petits exercices de convergence, pauses visuelles régulières, auto-surveillance de certains symptômes. Ces pratiques, simples et peu chronophages, permettent de consolider les acquis et de limiter les risques de rechute, surtout lorsque les contraintes visuelles quotidiennes restent importantes.
Au-delà des exercices spécifiques, l’orthoptiste joue un rôle d’éducateur en santé visuelle. Il sensibilise aux bons réflexes : protéger les yeux des UV, adapter l’éclairage pour la lecture, organiser un poste de travail ergonomique, respecter le rythme des contrôles ophtalmologiques. En vous impliquant activement dans cette démarche, vous devenez acteur de votre santé visuelle, et non plus simple spectateur. C’est finalement là que se situe le cœur du rôle de l’orthoptiste dans la rééducation de la vision : vous accompagner, sur la durée, vers une utilisation plus confortable, plus efficace et plus sereine de votre vue au quotidien.