Le glaucome représente aujourd’hui la deuxième cause de cécité dans les pays développés, touchant plus d’un million de personnes en France. Cette neuropathie optique progressive se caractérise par sa nature insidieuse, évoluant silencieusement pendant des années avant que les premiers symptômes ne deviennent perceptibles. La détection précoce de cette pathologie constitue un enjeu majeur de santé publique, car les dommages occasionnés au nerf optique sont irréversibles une fois installés.
Contrairement aux idées reçues, le glaucome ne se manifeste pas par des douleurs oculaires dans sa forme chronique la plus fréquente. Les signes précurseurs sont subtils et nécessitent une connaissance approfondie pour être identifiés. Comprendre les mécanismes physiopathologiques et reconnaître les manifestations précoces permet d’orienter vers un diagnostic rapide et de préserver la fonction visuelle.
Anatomie oculaire et physiopathologie du glaucome primitif à angle ouvert
Le glaucome primitif à angle ouvert résulte d’un déséquilibre entre la production et l’évacuation de l’humeur aqueuse, ce liquide transparent qui nourrit les structures intraoculaires. Cette perturbation de l’homéostasie oculaire entraîne une élévation de la pression intraoculaire, principale cause de la dégénérescence du nerf optique caractéristique de cette pathologie.
Dysfonctionnement du trabéculum et résistance à l’écoulement de l’humeur aqueuse
Le trabéculum joue un rôle central dans l’évacuation de l’humeur aqueuse vers le canal de Schlemm. Cette structure spongieuse, composée de lamelles de collagène et de cellules endothéliales, filtre le liquide intraoculaire de manière sélective. Dans le glaucome primitif à angle ouvert, les modifications ultrastructurales du trabéculum augmentent progressivement la résistance à l’écoulement.
Les cellules trabéculaires subissent des altérations métaboliques qui modifient leur capacité de phagocytose et de renouvellement de la matrice extracellulaire. L’accumulation de débris cellulaires et de matériel pigmentaire obstrue les espaces intertrabéculaires, réduisant la perméabilité du filtre naturel. Cette dégradation fonctionnelle s’accélère avec l’âge et explique l’augmentation de l’incidence du glaucome après 40 ans.
Excavation papillaire progressive et atteinte des fibres du nerf optique
L’excavation de la papille optique constitue le signe ophtalmoscopique pathognomonique du glaucome. Cette déformation résulte de la compression et de la mort des axones des cellules ganglionnaires rétiniennes au niveau de la lame criblée. L’augmentation du rapport cup/disc traduit la perte progressive du tissu neural et représente un marqueur fondamental pour le diagnostic et le suivi.
Les fibres nerveuses périphériques sont les premières affectées, expliquant la topographie particulière des déficits du champ visuel. La vulnérabilité sélective de certaines populations d’axones dépend de facteurs anatomiques et métaboliques complexes. L’excavation progresse selon un schéma stéréotypé, avec un amincissement initial du rebord neural supérieur et inférieur avant l’atteinte du secteur temporal.
Altérations de la lame criblée sclérale et neuropathie optique glaucomateuse
La lame criblée sclérale représente la zone de plus grande vulnérabil
ité mécanique au sein de la tête du nerf optique. Cette structure perforée laisse passer les axones des cellules ganglionnaires à travers de multiples petits orifices. Sous l’effet d’une pression intraoculaire chronique élevée, la lame criblée se déforme vers l’arrière, comprimant les fibres et altérant la microcirculation locale. Cette déformation entraîne un stress mécanique et ischémique qui favorise la neuropathie optique glaucomateuse.
Par ailleurs, des remaniements de la matrice extracellulaire et une sclérose progressive de la lame criblée sclérale modifient les propriétés biomécaniques du tissu. Chez certains patients, la susceptibilité individuelle de la lame criblée semble jouer un rôle déterminant, expliquant que des lésions glaucomateuses puissent survenir même avec une pression intraoculaire normale. Cette notion est centrale pour comprendre le glaucome à pression normale et la grande variabilité de la tolérance tensionnelle d’un individu à l’autre.
Mécanismes de mort cellulaire des cellules ganglionnaires rétiniennes
La perte des cellules ganglionnaires rétiniennes constitue l’événement final commun à l’ensemble des glaucomes. Sous l’effet combiné du stress mécanique, de l’ischémie et des dysrégulations vasculaires, ces cellules entrent dans un processus de mort programmée, principalement par apoptose. Des cascades biochimiques impliquant le glutamate, le stress oxydatif et les espèces réactives de l’oxygène contribuent à cette dégénérescence progressive.
On parle de neurodégénérescence glaucomateuse car les mécanismes rappellent ceux observés dans d’autres maladies neurologiques chroniques. La dégénérescence ne se limite pas à la rétine : elle s’étend le long des voies optiques jusqu’aux centres visuels cérébraux. Cette notion explique pourquoi, même lorsque la pression intraoculaire est normalisée, certaines progressions peuvent persister. L’enjeu des recherches actuelles est de développer de véritables stratégies de neuroprotection pour compléter la réduction de la pression intraoculaire.
Symptômes visuels précoces et manifestations fonctionnelles initiales
Dans le glaucome primitif à angle ouvert, les premiers signes fonctionnels sont souvent discrets, parfois tellement subtils que le patient ne les remarque pas. Le cerveau compense en partie les zones manquantes du champ visuel, un peu comme si un logiciel comblait automatiquement les « trous » dans une image. Pourtant, ces anomalies existent déjà et peuvent être détectées par des examens spécifiques bien avant que vous ne perceviez une gêne nette.
Comprendre ces symptômes visuels précoces permet de mieux interpréter certaines sensations floues, des difficultés en vision nocturne ou une fatigue visuelle inhabituelle. Même si ces manifestations ne sont pas toujours spécifiques du glaucome, elles doivent inciter à consulter un ophtalmologiste, en particulier en présence de facteurs de risque connus. Vous vous demandez si une légère gêne périphérique ou des halos occasionnels sont inquiétants ? Ce sont précisément ces signaux faibles qu’il ne faut pas ignorer.
Scotomes paracentralis et déficits du champ visuel périphérique
Les tout premiers déficits du champ visuel liés au glaucome prennent la forme de scotomes paracentraux, c’est-à-dire de petites zones où la sensibilité visuelle diminue à proximité du point de fixation central. Au quotidien, cela peut se traduire par une difficulté à percevoir des petits objets sur le côté, ou une impression que certains détails « disparaissent » brièvement du paysage. Comme ces zones sont de petite taille et qu’elles n’affectent pas la vision centrale, elles échappent le plus souvent à votre perception consciente.
Progressivement, ces scotomes paracentraux peuvent s’étendre et se rejoindre pour former des déficits arciformes caractéristiques, suivant l’architecture des fibres nerveuses rétiniennes. La périphérie du champ visuel commence alors à se réduire. On compare souvent ce phénomène à un rideau qui se referme très lentement depuis les bords de l’image, tandis que le centre reste net. C’est seulement à un stade avancé que cette « vision en tunnel » devient franchement perceptible pour le patient, ce qui explique l’intérêt d’une périmétrie automatisée pour un dépistage précoce.
Altération de la sensibilité aux contrastes et vision mésopique
Bien avant une baisse d’acuité visuelle, le glaucome peut entraîner une altération de la sensibilité aux contrastes. Concrètement, vous pouvez continuer à lire les lettres sur le tableau d’acuité à 10/10, mais avoir du mal à distinguer des nuances de gris, des marches peu contrastées ou des objets sombres sur fond sombre. Cette fragilisation de la vision des contrastes se révèle particulièrement gênante en condition de faible éclairage, ce que l’on appelle la vision mésopique.
De nombreux patients rapportent par exemple une gêne accrue à la conduite de nuit, ou une difficulté à se repérer dans les escaliers mal éclairés. Imaginez une photographie dont on réduirait progressivement le contraste : les contours deviennent moins nets, les reliefs s’aplatissent. C’est exactement ce que ressentent certaines personnes atteintes de glaucome débutant, alors même que leurs lunettes semblent parfaitement adaptées. Là encore, ces symptômes doivent être mis en perspective avec l’ensemble du contexte ophtalmologique par un spécialiste.
Phénomènes de halos colorés et perception des reflets lumineux
Les phénomènes de halos colorés autour des sources lumineuses sont davantage caractéristiques du glaucome aigu à angle fermé, mais ils peuvent parfois être évoqués par des patients présentant un glaucome chronique. Ces halos se décrivent comme des cercles irisés entourant les phares de voiture, les lampadaires ou les ampoules, surtout dans la pénombre. Ils sont liés à des modifications des milieux transparents de l’œil, mais aussi, dans certains cas, à une augmentation transitoire de la pression intraoculaire.
Il est important de distinguer ces halos glaucomateux d’autres causes fréquentes, comme la cataracte ou la sécheresse oculaire, qui produisent aussi des reflets gênants. Si vous constatez l’apparition récente de halos persistants, surtout lorsqu’ils s’accompagnent de douleurs oculaires, de rougeur ou de baisse de vision, il s’agit d’un motif de consultation en urgence. Dans le contexte du glaucome à angle ouvert, ces phénomènes restent habituellement plus discrets, mais ils doivent être signalés à l’ophtalmologiste lors du bilan.
Céphalées orbitaires matinales et sensation de lourdeur oculaire
Contrairement au glaucome aigu, le glaucome chronique est classiquement indolore. Néanmoins, certains patients décrivent des céphalées orbitaires matinales, une gêne sourde autour des yeux ou une sensation de lourdeur oculaire. Ces symptômes peuvent refléter des pics de pression intraoculaire survenant la nuit ou au petit matin, période où la tension oculaire est parfois à son maximum. Ils ne sont pas spécifiques, mais leur caractère répétitif doit attirer l’attention.
Vous avez l’impression de vous réveiller régulièrement avec les yeux « lourds », une barre au-dessus des sourcils ou des maux de tête frontaux inexpliqués ? Même si ces manifestations peuvent être liées à d’autres causes (fatigue, sinusite, troubles de la réfraction), il est pertinent de les évoquer lors d’un examen ophtalmologique complet. Une surveillance de la pression intraoculaire à différents moments de la journée, appelée courbe tensionnelle, permettra de vérifier s’il existe un lien avec un glaucome débutant.
Facteurs de risque démographiques et prédispositions génétiques
La probabilité de développer un glaucome n’est pas la même pour tout le monde. Certains profils démographiques et certaines prédispositions génétiques augmentent nettement le risque d’apparition d’un glaucome primitif à angle ouvert. Identifier ces facteurs permet de cibler les personnes qui doivent bénéficier d’un dépistage plus rapproché, parfois dès 40 ans, voire plus tôt en cas d’antécédents familiaux importants.
L’âge demeure le facteur de risque majeur : la prévalence du glaucome augmente fortement après 60 ans et peut atteindre près de 10 % autour de 70 ans. L’origine ethnique est également déterminante : les personnes à peau noire présentent un risque plus élevé, souvent avec des formes plus précoces et plus sévères. À ces paramètres s’ajoutent la myopie modérée à forte, l’hypertension artérielle, le diabète, l’apnée du sommeil, ainsi que la prise prolongée de corticoïdes, y compris par inhalation ou en collyres.
Sur le plan génétique, on estime qu’environ 30 % des glaucomes primitifs à angle ouvert présentent un caractère familial. Si un parent du premier degré (père, mère, frère, sœur) est atteint, votre risque est significativement augmenté. C’est pourquoi il est essentiel de le signaler à l’ophtalmologiste : cette information oriente souvent vers un dépistage plus précoce et plus régulier. Les recherches ont identifié plusieurs gènes de susceptibilité, mais le glaucome reste dans la majorité des cas une maladie multifactorielle où gènes et environnement interagissent.
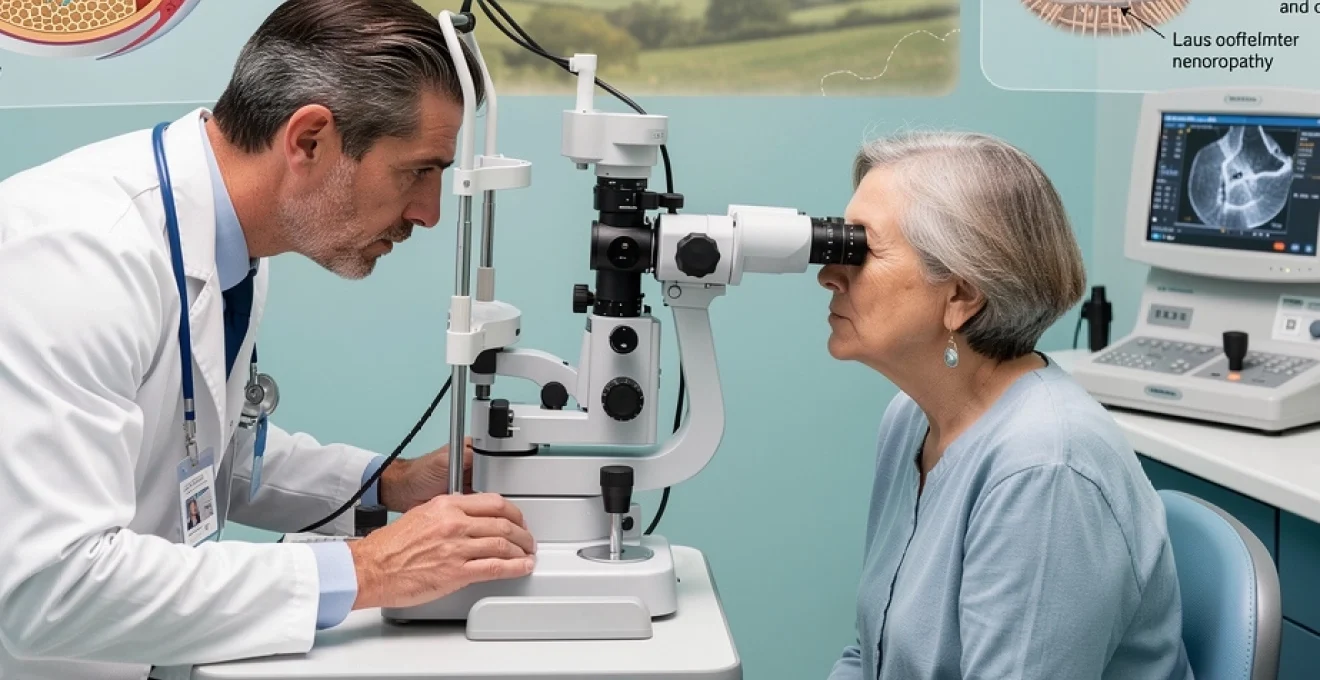
Techniques d’examen diagnostique et dépistage ophtalmologique
Reconnaître les premiers signes du glaucome ne repose pas uniquement sur les symptômes ressentis. Dans la plupart des cas, le diagnostic est posé à un stade où vous ne percevez encore aucune gêne visuelle. C’est tout l’intérêt du dépistage ophtalmologique, qui combine plusieurs examens complémentaires pour évaluer la pression intraoculaire, la structure du nerf optique et la fonction visuelle.
On peut comparer ce bilan à un « check-up » visuel complet : chaque examen apporte une pièce du puzzle et permet, ensemble, de confirmer ou d’écarter le diagnostic de glaucome. Vous vous demandez comment se déroule concrètement ce dépistage du glaucome ? Les techniques modernes, indolores et rapides, offrent aujourd’hui une analyse très fine, parfois en quelques minutes seulement.
Tonométrie de goldmann et mesures de la pression intraoculaire diurne
La tonométrie de Goldmann demeure la méthode de référence pour mesurer la pression intraoculaire. Après instillation d’un collyre anesthésiant et d’un colorant (fluorescéine), un petit embout vient effleurer la surface de la cornée sous microscope à lampe à fente. En ajustant une force connue, l’ophtalmologiste détermine la tension nécessaire pour aplatir une zone standardisée de la cornée, ce qui permet de calculer la pression oculaire.
Dans le cadre du dépistage du glaucome, une seule mesure ne suffit pas toujours. La pression intraoculaire varie naturellement au cours de la journée, avec des pics souvent matinaux. C’est pourquoi on réalise parfois plusieurs mesures diurnes, voire une courbe de tension avec des prises répétées à des horaires définis. Cette approche dynamique met en évidence des hypertonies oculaires qui passeraient inaperçues lors d’un contrôle isolé.
Pachymétrie cornéenne et correction des valeurs tensionnelles
La pachymétrie cornéenne consiste à mesurer l’épaisseur de la cornée, généralement par ultrasons ou par imagerie optique. Cette donnée est cruciale, car la rigidité cornéenne influence la mesure de la pression intraoculaire. Une cornée épaisse tend à surestimer la pression réelle, tandis qu’une cornée fine peut la sous-estimer. Sans cette information, on risque de classer à tort certains patients comme hypertoniques ou, au contraire, de sous-évaluer un glaucome débutant.
En pratique, l’ophtalmologiste tient compte de la pachymétrie pour interpréter les chiffres de tension oculaire et définir la pression cible à atteindre par le traitement. Chez les sujets présentant une cornée fine et d’autres facteurs de risque, un niveau de pression jugé « normal » chez un autre patient pourra être considéré comme trop élevé. Vous voyez ici combien la prise en charge du glaucome est personnalisée et ne se résume pas à un simple chiffre de pression.
Tomographie par cohérence optique (OCT) des fibres nerveuses péripapillaires
La tomographie par cohérence optique (OCT) a révolutionné le diagnostic précoce du glaucome. Cet examen d’imagerie non invasif utilise un faisceau lumineux pour obtenir des coupes en haute résolution de la rétine et de la tête du nerf optique. L’OCT des fibres nerveuses péripapillaires mesure l’épaisseur de la couche de fibres autour de la papille, là où le glaucome commence à provoquer une atrophie.
Ces mesures, comparées à une base de données normative, permettent de détecter des pertes de fibres nerveuses parfois avant même qu’un scotome n’apparaisse au champ visuel. On peut comparer l’OCT à une « IRM miniature » du nerf optique, capable de suivre l’évolution millimétrique des tissus dans le temps. Dans le suivi d’un glaucome, la répétition régulière de cet examen aide à apprécier la stabilité ou la progression de la maladie, et à ajuster le traitement en conséquence.
Périmétrie automatisée humphrey et analyse des seuils différentiels
La périmétrie automatisée Humphrey est l’examen de référence pour analyser le champ visuel. Le patient fixe un point lumineux central à l’intérieur d’un dôme, tandis que des stimuli lumineux de différentes intensités apparaissent dans diverses zones de son champ visuel. Il doit appuyer sur un bouton chaque fois qu’il perçoit un signal. L’appareil calcule ainsi le seuil différentiel de sensibilité pour chaque point testé.
Dans le glaucome, la périmétrie met en évidence des zones de moindre sensibilité correspondant aux scotomes paracentraux, aux déficits arciformes ou aux rétrécissements périphériques. Les logiciels modernes proposent des indices globaux de progression et des cartes de probabilité qui facilitent l’interprétation. Vous craignez que l’examen soit difficile ? Rassurez-vous : après quelques minutes d’adaptation, la plupart des patients le réalisent sans problème, même s’il demande un peu de concentration.
Ophtalmoscopie directe et évaluation du rapport cup/disc
L’examen du fond d’œil, ou ophtalmoscopie, reste un temps fort du dépistage du glaucome. À l’aide d’un ophtalmoscope ou d’une caméra rétinienne, le spécialiste observe directement la papille optique, évaluant sa couleur, ses bords et l’importance de l’excavation centrale. Le rapport cup/disc (C/D), qui correspond à la proportion de la cupule excavée par rapport au diamètre total de la papille, est un indicateur clé.
Un rapport C/D élevé, une asymétrie importante entre les deux yeux ou un amincissement localisé du rebord neuro-rétinien orientent vers une neuropathie optique glaucomateuse. Des hémorragies en flammèches au bord de la papille peuvent également témoigner d’une activité de la maladie. L’enregistrement photographique régulier du fond d’œil permet de comparer l’aspect de la papille au fil des années et de repérer des modifications subtiles que l’œil nu pourrait ne pas remarquer.
Différenciation avec l’hypertension oculaire et le glaucome à tension normale
Il est essentiel de distinguer le glaucome avéré d’autres situations voisines, comme l’hypertension oculaire isolée ou le glaucome à tension normale. Dans l’hypertension oculaire, la pression intraoculaire est supérieure aux valeurs de référence (souvent au-delà de 21 mmHg), mais le nerf optique et le champ visuel restent normaux. Tous les patients hypertoniques ne développeront pas un glaucome : on estime qu’environ 1 à 4 % d’entre eux deviendront glaucomateux au fil des années.
La décision de traiter ou non une hypertension oculaire dépend d’une évaluation globale du risque : âge, épaisseur cornéenne, aspect de la papille, antécédents familiaux, facteurs vasculaires associés. Dans certains cas, une simple surveillance régulière est suffisante ; dans d’autres, un traitement préventif peut être proposé pour abaisser la pression et réduire le risque de conversion en glaucome. Vous voyez ici combien la frontière entre « simple tension élevée » et glaucome débutant peut être subtile.
À l’inverse, le glaucome à tension normale se caractérise par des lésions typiques du nerf optique et des altérations du champ visuel, alors que la pression intraoculaire reste dans les limites dites normales. Dans ces formes, d’autres mécanismes, notamment vasculaires (hypotension nocturne, dysrégulation du flux sanguin), semblent jouer un rôle central. Le diagnostic repose sur une analyse très fine du nerf optique, de l’OCT et du champ visuel, en éliminant les autres causes de neuropathie optique. Là encore, une baisse supplémentaire de la pression intraoculaire, même « normale », reste le pivot du traitement.
Protocoles de surveillance et suivi ophtalmologique préventif
Une fois le diagnostic posé, ou lorsque le risque de glaucome est identifié, la surveillance ophtalmologique devient un élément clé de la prise en charge. Le suivi permet de vérifier la stabilité du champ visuel, de la papille et de la pression intraoculaire. En fonction de la sévérité initiale, de la vitesse de progression et des facteurs de risque associés, la fréquence des visites varie généralement entre tous les 3 à 12 mois.
Un protocole de suivi typique du glaucome à angle ouvert comprend la mesure régulière de la pression intraoculaire, un examen du nerf optique, des OCT répétés des fibres nerveuses et des champs visuels automatisés à intervalles définis. L’objectif est de s’assurer que la pression atteinte par le traitement reste en dessous de la pression cible individuelle et que les indices structurels et fonctionnels demeurent stables. En cas de progression documentée, l’intensification du traitement ou le recours au laser ou à la chirurgie sont discutés.
Pour le patient, l’adhésion au traitement par collyres antiglaucomateux et le respect des rendez-vous de contrôle constituent les deux piliers de la prévention de la cécité. Oublier régulièrement ses gouttes ou espacer les consultations augmente silencieusement le risque de dégradation irréversible du champ visuel. Il peut être utile de mettre en place des rappels (alarme, application mobile, planning écrit) et de signaler tout effet secondaire éventuel au médecin pour adapter au mieux la prise en charge. En combinant dépistage précoce, suivi régulier et traitement bien conduit, il est aujourd’hui possible, dans la grande majorité des cas, de conserver une vision utile tout au long de la vie malgré un glaucome.